平成22年度の診療報酬改定は10年ぶりに改定率が引き上げられ、がん医療では放射線治療がかなり引き上げられたが。
医療の値段を考えてみましょう。
― 2010年の診療報酬点数改定―
― 2010年の診療報酬点数改定―
埼玉医科大学 国際医療センター 放射線腫瘍科
土器屋 卓志(どきや たくし)
日本の医療システムは世界でもっとも優れたものであるというのがWHO(世界保健機構
)の評価です。WHOが各国の医療システムをランク付けしていますが、日本は常に第一位にランクされています。国民のすべてが医療保険に加入しており(国民皆保険制度と言います)、全国どこでも、いつでも質の高い医療を統一した公定価格で安心して受診できるという、世界各国が驚嘆するような医療システムが評価されています。CTやMRIなど最先端の高額医療機器の普及率はダントツに世界のトップです。CTやMRIあるいは内視鏡検査、超音波検査をこれほどの少ない費用負担で気軽に受けられる国はほかにはありません。
国民皆保険制度のおかげであると言えます。
患者さんが受ける検査・治療・入院に要する費用の価格はほぼすべて国で統一した価格が決まっています。いわば医療価格は統制価格です。この価格は国で定めていますが、原則として2年ごとに見直されています。
しかしながら国民の多くの方は海外からの評価とかなり違った実感をお持ちと思います。 医療崩壊、医療事故、医師不足、たらいまわし、3時間待ち3分診療、病院閉鎖等々、医療に関するネガティブな報道は連日続いているのがわが国の現状です。
この国内外の評価の大きな差異はなぜあるのでしょうか。
答えは次のように考えられます(表1を参考にしてください)。
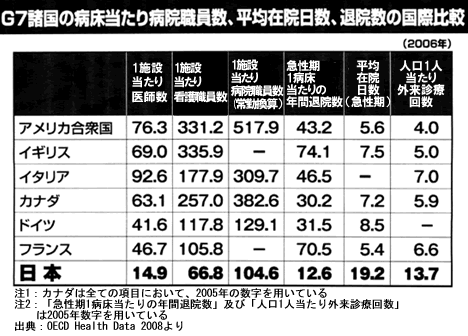
第一にまずわが国の医療事情を単位人口当たりで世界各国と比べてみると
1、 病床(ベッド)数が格段に多い。
2、 在院日数(入院期間)がとても長い。
3、 医師・看護師の数が驚くほど少ない。
4、 外来受診率がとても高い。
などの特徴があります。
この特徴が何を意味するかというと、「少ない医療スタッフが必死に働いて、たくさんの患者さんの面倒を見ている。そして患者さんにとっては、とてもゆとりのある医療を望むべくもなく、ただただ我慢に我慢を重ねて耐えている。」ということであると言えます。
そしてついにその限界が来たというのが、ここ数年の医療崩壊といわれる原因のひとつです。
表1
患者さんが受ける検査・治療・入院に要する費用の価格はほぼすべて国で統一した価格が決まっています。いわば医療価格は統制価格です。この価格は国で定めていますが、原則として2年ごとに見直されています。
しかしながら国民の多くの方は海外からの評価とかなり違った実感をお持ちと思います。 医療崩壊、医療事故、医師不足、たらいまわし、3時間待ち3分診療、病院閉鎖等々、医療に関するネガティブな報道は連日続いているのがわが国の現状です。
この国内外の評価の大きな差異はなぜあるのでしょうか。
答えは次のように考えられます(表1を参考にしてください)。
第一にまずわが国の医療事情を単位人口当たりで世界各国と比べてみると
1、 病床(ベッド)数が格段に多い。
2、 在院日数(入院期間)がとても長い。
3、 医師・看護師の数が驚くほど少ない。
4、 外来受診率がとても高い。
などの特徴があります。
この特徴が何を意味するかというと、「少ない医療スタッフが必死に働いて、たくさんの患者さんの面倒を見ている。そして患者さんにとっては、とてもゆとりのある医療を望むべくもなく、ただただ我慢に我慢を重ねて耐えている。」ということであると言えます。
そしてついにその限界が来たというのが、ここ数年の医療崩壊といわれる原因のひとつです。
表1

第二はわが国の国家財政状況の悪化です。国の借金は約800兆円もあるといわれています。国民皆保険とはいえ一年間に使った国民総医療費のうち実際に国民個人が支払った保険料と窓口での自己負担金はその約50%であり、残りは公費(税金)と事業主(企業・会社)からの負担(拠出金)でまかなっています。したがって国の財政状況が悪かったり、景気不良で企業の経営状態が悪化したりの状況では、政府は総医療費をなんとしても抑制しようと考えます。そのため小泉内閣時代は医療価格の抑制が続きました。その結果、病院経営は極端に悪化し、多くの弊害が出てきました。病院経営者は生き残るために、一般企業並みの合理化を迫られ、財政事情で患者さんに対する医療サービスの向上はでなかなか進まず、また医療スタッフのストレスも上がるばかりでした。
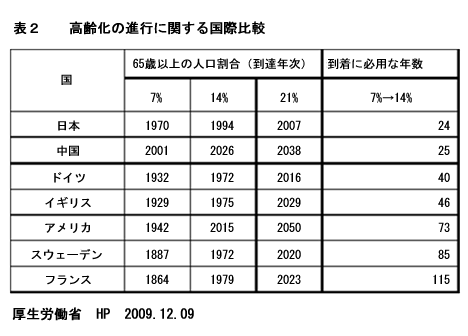
第三にあげられる原因はわが国の人口動態の急速な変化です。先進諸国はいずれも少子高齢化社会へと進んでいますが、わが国の特徴はそのスピードが極めて速いということです(表2)。医療を含めた社会インフラがとてもそのスピードについていけないという現状があります。
高齢の方々への社会的なサポートが不十分であるとともに、出産・育児を含めた子育て支援が極めて緩慢であることは多くの方が実感していることです。医療の分野でも先年大きな問題となった「後期高齢者医療保険制度」などにその混乱振りがうかがわれます。
第三にあげられる原因はわが国の人口動態の急速な変化です。先進諸国はいずれも少子高齢化社会へと進んでいますが、わが国の特徴はそのスピードが極めて速いということです(表2)。医療を含めた社会インフラがとてもそのスピードについていけないという現状があります。
高齢の方々への社会的なサポートが不十分であるとともに、出産・育児を含めた子育て支援が極めて緩慢であることは多くの方が実感していることです。医療の分野でも先年大きな問題となった「後期高齢者医療保険制度」などにその混乱振りがうかがわれます。

さてこのような医療事情を抱えて2010年4月に2年ぶりの診療報酬点数改定が行われました。患者さんが受ける検査・治療・入院などすべての医療行為に要する費用の価格はすべて国で統一した値が決まっています。いわば医療価格は統制価格なのです。この価格が「診療報酬点数」であり、1点10円と定められています。原則として2年ごとに見直されています。
2010年4月の見直しは民主党に政権が移ってはじめての改定であり、大変注目されましたが、久しぶりにプラス改定となり、医科本体1.55%、金額にして4800億円のプラス改定率となりました。改定率は小さいですが、現場の医師にとっては何より医療費抑制至上主義政策の呪縛が取れただけでもとてもありがたい気持ちでした。砂漠での慈雨といったところでしょうか。
筆者の専門分野である、がんの放射線治療の価格(診療報酬点数)は、もともととても少なくてどこの病院でも放射線治療部は不採算部門のレッテルを貼られてきた長い歴史があります。そのために財政的にも人材的にも投資が遅れてきました。 放射線治療装置はとても高額です。たとえば標準となるリニアックは一台4〜5億円で、これに治療計画用CT、治療計画装置などを含めるとさらに高くなります。
このリニアックが設置される治療室は80-100cmほどの厚さのコンクリートに囲まれて、建築費は単位あたり一般病棟の3倍ほどの費用を要します。最近の高精度でかつ安全性の高い装置ではますます高額となってきています。また放射線を安全に使うために法律により多くの規則と制約があります。これを遵守するために多額の費用を要します。
放射線治療の価格は、ここ十数年の間にずいぶんと改善されてきてはおりますが、まだまだ十分ではないのが現実です。
今回の改訂では密封小線源治療の点数が大幅に上がりました。長年関係者が熱望してきた要望がようやく70%ほど承認されました。密封小線源治療は例えば子宮頚癌の標準的治療でありながら、余裕のある大病院や公的施設で相当な赤字覚悟で、赤ひげ先生精神またはボランティア精神で行われてきていました。そのため密封小線源治療装置が一台も無い県も実際に存在し、この分野では世界の後進国と言わざるを得ない状況でした。
密封小線源治療は子宮がんのほかにも口腔がん、前立腺がん、食道がんなど切らずに治すがん治療に欠かせないものです。 今回の改正で密封小線源治療装置が普及し、これを積極的に使う施設が増えることは多くのがん患者の朗報になると考えられます。
またIGRT(画像誘導放射線治療)という技術が新しく保険点数が認められました。 通常の外照射は何週間もかかることがあります。放射線治療を受けておられる方は時々 狙ったところに本当にきちんと放射線があたっているのかどうか不安に駆られる事があろうかと思います。IGRTは計画した部位に正確に照射しているかどうかを確認してわずかのずれがあってもきちんと修正する技術です。安全で高精度の放射線治療を実施する為にとても大事な技術が、これが今回保険で認められた事はとても喜ばしい事です。
2010年4月の見直しは民主党に政権が移ってはじめての改定であり、大変注目されましたが、久しぶりにプラス改定となり、医科本体1.55%、金額にして4800億円のプラス改定率となりました。改定率は小さいですが、現場の医師にとっては何より医療費抑制至上主義政策の呪縛が取れただけでもとてもありがたい気持ちでした。砂漠での慈雨といったところでしょうか。
筆者の専門分野である、がんの放射線治療の価格(診療報酬点数)は、もともととても少なくてどこの病院でも放射線治療部は不採算部門のレッテルを貼られてきた長い歴史があります。そのために財政的にも人材的にも投資が遅れてきました。 放射線治療装置はとても高額です。たとえば標準となるリニアックは一台4〜5億円で、これに治療計画用CT、治療計画装置などを含めるとさらに高くなります。
このリニアックが設置される治療室は80-100cmほどの厚さのコンクリートに囲まれて、建築費は単位あたり一般病棟の3倍ほどの費用を要します。最近の高精度でかつ安全性の高い装置ではますます高額となってきています。また放射線を安全に使うために法律により多くの規則と制約があります。これを遵守するために多額の費用を要します。
放射線治療の価格は、ここ十数年の間にずいぶんと改善されてきてはおりますが、まだまだ十分ではないのが現実です。
今回の改訂では密封小線源治療の点数が大幅に上がりました。長年関係者が熱望してきた要望がようやく70%ほど承認されました。密封小線源治療は例えば子宮頚癌の標準的治療でありながら、余裕のある大病院や公的施設で相当な赤字覚悟で、赤ひげ先生精神またはボランティア精神で行われてきていました。そのため密封小線源治療装置が一台も無い県も実際に存在し、この分野では世界の後進国と言わざるを得ない状況でした。
密封小線源治療は子宮がんのほかにも口腔がん、前立腺がん、食道がんなど切らずに治すがん治療に欠かせないものです。 今回の改正で密封小線源治療装置が普及し、これを積極的に使う施設が増えることは多くのがん患者の朗報になると考えられます。
またIGRT(画像誘導放射線治療)という技術が新しく保険点数が認められました。 通常の外照射は何週間もかかることがあります。放射線治療を受けておられる方は時々 狙ったところに本当にきちんと放射線があたっているのかどうか不安に駆られる事があろうかと思います。IGRTは計画した部位に正確に照射しているかどうかを確認してわずかのずれがあってもきちんと修正する技術です。安全で高精度の放射線治療を実施する為にとても大事な技術が、これが今回保険で認められた事はとても喜ばしい事です。
放射線治療の点数が上がることでより質が高く安全性の高い医療を提供できる体制が整えられるものと医療サイドは考えますが、しかしながら患者さんにとっては窓口での支払いが高くなり経済的な負担が増える事となり、心苦しい思いがいたします。
放射線治療料が値上がりしても、医療スタッフの財布に入ることはありません。より良い装置や快適な設備に投資され、患者さんにより高いレベルのがん治療を提供するために使われることを御理解いただけたらと思います。
また 日本の保険制度では「高額療養費制度」があり、一月の医療費が一定以上となった場合は手続きをとれば、払い戻しされます。このような制度を活用いただきたいと思っております。この制度はインターネットで下記の社会保険庁のHPまたは「高額医療費」で検索いただくと詳しい資料が得られます。 http://www.sia.go.jp/seido/iryo/kyufu/kyufu06.htm
放射線治療料が値上がりしても、医療スタッフの財布に入ることはありません。より良い装置や快適な設備に投資され、患者さんにより高いレベルのがん治療を提供するために使われることを御理解いただけたらと思います。
また 日本の保険制度では「高額療養費制度」があり、一月の医療費が一定以上となった場合は手続きをとれば、払い戻しされます。このような制度を活用いただきたいと思っております。この制度はインターネットで下記の社会保険庁のHPまたは「高額医療費」で検索いただくと詳しい資料が得られます。 http://www.sia.go.jp/seido/iryo/kyufu/kyufu06.htm

少なくとも お金がなくとも医療の恩恵を受けていることのプラス面もあるわけですので、医師の立場から言えば強いて道徳観をかざして問題を追及する気はありません。
医療費拡大は直接国民の家計に響きますので一律増加ではなく、それぞれの立場で評価しなければなりません。そのために大変な作業ではありますが、個別の医療行為の評価とその説明義務を明確にして、国民の理解を得る努力が今の医療人には求められています。
できるだけ安い費用で質の高い医療を提供することが理想です。このことを忘れてはなりません。放射線治療料が低いことは 一概に悪いことではありませんが、今まではご指摘のようにあまりにも安すぎて、医療の質を保つのが困難なほどでした。これからも本当にどのくらいが適切な放射線治療料であるかについての評価と説明の努力を学会を通じて行う必要があります。
舌がんだって命は助かっても筆談になるのと話せるのとでは天国と地獄です。子宮頸がんも母性が保たれるかどうかは本当に大事です。
患者にとって望ましい術式の方が、望ましくない術式より安いというのは、どう考えてもおかしいですね。外国ではどうなっているのでしょうか。
米国ではあまりにも放射線治療が優遇されて、最近では経済的動機で無理やり高額な放射線治療を実施している弊害が指摘されております。
欧州では歴史的に放射線治療施設の中央化が進んでおり、専門医・高度医療装置などの効率的運用がなされているといえます。
わが国の現状は二兎を追っている状況ですね。
私は今回の改定作業を見る限り、限定された権限の中で短期間によくもこれほどの診療報酬改定を行うことができたものであると、驚嘆しております。委員会の資料も議事録もネットで公開され、透明性が格段に高まったと言えます。遠藤久夫委員長の医療現場についての博識と現実的戦略論には期待するところが大きいのではないでしょうか。
略歴
土器屋 卓志(どきや たくし)
昭和43年 鹿児島大学医学部卒業後、慶応義塾大学医学部放射線科学教室助手、国立がんセンター放射線科レジデント、慶応義塾大学医学部放射線科学教室助教授、国立東京第二病院(現・独立法人国立病院機構東京医療センター)放射線科医長を経て平成13年埼玉医科大学病院放射線腫瘍科教授。平成19年埼玉医科大学国際医療センター包括的がんセンター放射線腫瘍科教授、現職。
日本放射線腫瘍学会(前会長)、日本医学放射線学会(評議員)、日本癌治療学会(功労会員)、日本食道学会(特別会員)など学会活動多数。
外科系学会社会保険委員会連合(外保連)常任委員(検査委員長)、内科系学会社会保険委員会連合(内保連)監事(放射線関連委員会 委員長)、日医放・日放腫・癌治・食道学会・頭頚部癌学会健保委員、日本アイソト-プ協会:I-125永久挿入療法WG 主査等、公職多数
昭和43年 鹿児島大学医学部卒業後、慶応義塾大学医学部放射線科学教室助手、国立がんセンター放射線科レジデント、慶応義塾大学医学部放射線科学教室助教授、国立東京第二病院(現・独立法人国立病院機構東京医療センター)放射線科医長を経て平成13年埼玉医科大学病院放射線腫瘍科教授。平成19年埼玉医科大学国際医療センター包括的がんセンター放射線腫瘍科教授、現職。
日本放射線腫瘍学会(前会長)、日本医学放射線学会(評議員)、日本癌治療学会(功労会員)、日本食道学会(特別会員)など学会活動多数。
外科系学会社会保険委員会連合(外保連)常任委員(検査委員長)、内科系学会社会保険委員会連合(内保連)監事(放射線関連委員会 委員長)、日医放・日放腫・癌治・食道学会・頭頚部癌学会健保委員、日本アイソト-プ協会:I-125永久挿入療法WG 主査等、公職多数
