ブラッグピーク!他のX線などとは全く異なる特性を持つ重粒子線。
常に現状をブレイクスルーできないかと悩む患者にとっての光明か。
常に現状をブレイクスルーできないかと悩む患者にとっての光明か。
「重粒子線治療について(1)」
東京医科大学 茨城医療センター
菅原信二
はじめに
I. 放医研における治療の経過と現状
1.対象疾患
2.炭素線治療の経過と限界
II 各疾患に対する治療の現状と成績
1.肺(I期Tl-2N0M0肺野末梢型非小細胞肺癌)
2.肝細胞癌

 重粒子線というのは、まるで将棋の桂馬のように途中にある臓器などを飛び越して、がん病巣だけに放射線を照射してそれ以外には照射しないというのは、夢のような特性を持っているんですね。その上、生物学的効果は従来の放射線に比べて数倍強いということになると、短時間の治療が可能になる。
重粒子線というのは、まるで将棋の桂馬のように途中にある臓器などを飛び越して、がん病巣だけに放射線を照射してそれ以外には照射しないというのは、夢のような特性を持っているんですね。その上、生物学的効果は従来の放射線に比べて数倍強いということになると、短時間の治療が可能になる。
 そのとおりです.いわゆるピンポイント照射を従来の放射線治療よりも高い殺腫瘍効果を持って行う放射線治療です.
そのとおりです.いわゆるピンポイント照射を従来の放射線治療よりも高い殺腫瘍効果を持って行う放射線治療です.
 患者としては今まで治療ができなかった、あるいは治療が非常に困難だったものが、治療が可能になってきたということが大きな希望になります。その代表的なものとして、手術困難な骨軟部肉腫や直腸癌の術後局所再発などの難治性がんを治癒に導くことが可能となったということでしょうか。
患者としては今まで治療ができなかった、あるいは治療が非常に困難だったものが、治療が可能になってきたということが大きな希望になります。その代表的なものとして、手術困難な骨軟部肉腫や直腸癌の術後局所再発などの難治性がんを治癒に導くことが可能となったということでしょうか。
 骨軟部肉腫や直腸癌の術後局所再発は,従来の放射線治療では効果不十分であるとされる腫瘍(放射線抵抗性腫瘍と呼ばれます)です.これらの腫瘍は手術が困難であると判断された段階できわめて低い治癒率しか期待できませんでしたが,重粒子線を用いることで,こうした難治性腫瘍も手術とほぼ同等の治癒率で治療できるようになりました.
骨軟部肉腫や直腸癌の術後局所再発は,従来の放射線治療では効果不十分であるとされる腫瘍(放射線抵抗性腫瘍と呼ばれます)です.これらの腫瘍は手術が困難であると判断された段階できわめて低い治癒率しか期待できませんでしたが,重粒子線を用いることで,こうした難治性腫瘍も手術とほぼ同等の治癒率で治療できるようになりました.
 他に治療が可能になってきたものがありますか。
他に治療が可能になってきたものがありますか。
 腎癌(腎細胞癌)や膵臓癌も有効性が明らかになりつつあります.また,眼球内にできた悪性黒色腫は,珍しい腫瘍ですが眼球を摘出しないで治すことができます.
腎癌(腎細胞癌)や膵臓癌も有効性が明らかになりつつあります.また,眼球内にできた悪性黒色腫は,珍しい腫瘍ですが眼球を摘出しないで治すことができます.
 同じ治すにしても前立腺、頭頚部、肺、肝臓などのがんでは、より短期間で安全に治せることなどが明らかとなってきたわけですね。
同じ治すにしても前立腺、頭頚部、肺、肝臓などのがんでは、より短期間で安全に治せることなどが明らかとなってきたわけですね。
 その通りです.前立腺、頭頚部、肺などは従来の放射線治療でも十分な有効性が報告されている腫瘍ですが,より短期間(約半分以下の期間)で治せるようになっています.肝臓癌は陽子線も有効ですが,陽子線よりも短期間での治療が可能です.
その通りです.前立腺、頭頚部、肺などは従来の放射線治療でも十分な有効性が報告されている腫瘍ですが,より短期間(約半分以下の期間)で治せるようになっています.肝臓癌は陽子線も有効ですが,陽子線よりも短期間での治療が可能です.
 五大がん(胃がん、大腸がん、肺がん、肝臓がん、乳がん)のうち乳がんが適応にはならないのはどうしてでしょうか。
五大がん(胃がん、大腸がん、肺がん、肝臓がん、乳がん)のうち乳がんが適応にはならないのはどうしてでしょうか。
 乳癌は,体表面近くに存在し,従来の放射線治療でも肺や心臓などに影響を与えずに治療が可能です.温存手術や乳房再建術も発達してきたため,放射線治療だけで乳癌を治療するのはきわめて限定的です.呼吸性移動と乳房自体が柔らかいために正確に照射するための固定が難しいこともあって,今は重粒子線治療の適応ではありません.
乳癌は,体表面近くに存在し,従来の放射線治療でも肺や心臓などに影響を与えずに治療が可能です.温存手術や乳房再建術も発達してきたため,放射線治療だけで乳癌を治療するのはきわめて限定的です.呼吸性移動と乳房自体が柔らかいために正確に照射するための固定が難しいこともあって,今は重粒子線治療の適応ではありません.
 前立腺がんが急増しています。従来の放射線治療では適応にならなかった高リスクの患者に対しても重粒子線治療は適応になるのでしょうか、先生のお話では良好な治療成績のようですね。
前立腺がんが急増しています。従来の放射線治療では適応にならなかった高リスクの患者に対しても重粒子線治療は適応になるのでしょうか、先生のお話では良好な治療成績のようですね。
 はい,重粒子線治療では,むしろ,従来の放射線治療では難しい高リスクの患者さんこそ,受けていただきたい治療です.
はい,重粒子線治療では,むしろ,従来の放射線治療では難しい高リスクの患者さんこそ,受けていただきたい治療です.
 ところで陽子線治療というのも耳にします。何にでも得手不得手というものがあると思いますが、患者としては重粒子線とどう違うのか、よく分かりません。患者としては最適な治療を受けたいのですが、いわばその治療法の司令塔が欲しいんですね。この辺の棲み分けといいますか、役割分担といいますか、どこで伺ったら良いのでしょうか。
ところで陽子線治療というのも耳にします。何にでも得手不得手というものがあると思いますが、患者としては重粒子線とどう違うのか、よく分かりません。患者としては最適な治療を受けたいのですが、いわばその治療法の司令塔が欲しいんですね。この辺の棲み分けといいますか、役割分担といいますか、どこで伺ったら良いのでしょうか。
 放医研では重粒子と陽子線の両方の治療経験がある放射線治療専門医が在籍しており,両方の話を訊く事も可能です.また,筆者のように粒子線施設には在籍していないが経験のある専門医に中立の立場で話を聞いてみてもよろしいかと思います.
放医研では重粒子と陽子線の両方の治療経験がある放射線治療専門医が在籍しており,両方の話を訊く事も可能です.また,筆者のように粒子線施設には在籍していないが経験のある専門医に中立の立場で話を聞いてみてもよろしいかと思います.
略歴
原子核あるいは原子核を構成する粒子を光速近くまで加速したものは粒子線と呼ばれ,照射された物質や細胞に様々な変化を与えます.粒子線の中でも原子番号が2より大きな原子の原子核を加速したものは重粒子線と呼ばれ,その物理的特性から非常に優れた線量集中性が実現できます.この重粒子線は加速された速さに応じてブラッグピークという吸収線量のピークがあり,一定の深さで大量のエネルギーを放出して停止し,それより先にはほとんど影響を及ぼさない性質があります(図1).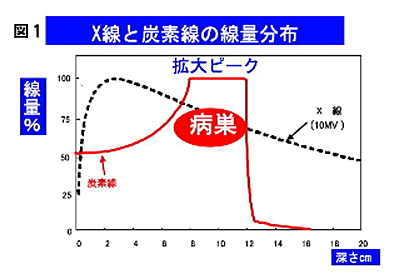

このブラッグピークを腫瘍と一致させられれば,腫瘍に高線量を集中することができます.さらに放医研で用いている重粒子線(炭素線)のように比較的質量の大きな重粒子線では,加速された粒子の直進性が高いため,側方への散乱が少なく,さらに陽子線と比較しても良好な線量集中性が得られます.また,重粒子線のもう一つの特徴は生物学的に高い効果を持つということです.重粒子の停止する付近での生物学的効果は従来の放射線に比べて数倍強いとされています.このような重粒子線の特長を利用すれば体の奥深くにあるがんを効率よく治すことが期待できます.放射線医学総合研究所(放医研)では1994年以来,炭素原子核を加速した重粒子線(炭素線)をがんの治療に安全且つ有効に使うための臨床研究を行ってまいりました.これまでに50近くの臨床試験が実施され,これらを通じて個々の腫瘍に適した線量分割法の開発や呼吸同期照射法などの照射技術の開発,PETを中心とした新しい画像診断法の治療への応用などが行われております.その結果,手術困難な骨軟部肉腫や直腸癌の術後局所再発などの難治性がんを治癒に導くことが可能となり、前立腺、頭頚部、肺、肝臓などのがんでは、同じ治すにしてもより短期間で安全に治せることなどが明らかとなってきています。これらの研究成果は英文の原著論文として海外の有力雑誌に発表され、炭素線治療の重要なエビデンスとして認められ、2003年には放医研における炭素線治療は(高度)先進医療として承認されました。一部の疾患では現在も臨床試験を継続して実施中ですが、治療件数は年を追うごとに増加し2008年度には年間700件を大きく超え、2009年8月までの放医研における炭素線治療総数は5000症例に達しております。
I. 放医研における治療の経過と現状
1.対象疾患
放医研では,1994年にさまざまな部位の悪性腫瘍を対象として臨床試験を開始しました.主な対象疾患は,頭頚部腫瘍,脳腫瘍,頭蓋底腫瘍,肺癌,肝癌,前立腺癌,食道痛,骨軟部腫瘍,子宮癌などで,後になって直腸癌術後骨盤内再発,膵臓癌,眼球腫瘍なども新たな適応としてプロトコールが作成されております.
炭素線治療は,その特長から本来はとても広い適応疾患をもつと考えられますが,臨床試験の実施に当たっては,主として治療結果として炭素線治療の有用性が明確に現れると予想された疾患に絞って行われました.また,従来のX線治療の適応とはなりにくい骨軟部の肉腫や頭頚部の悪性黒色腫などの放射線抵抗性腫瘍においては,全く新しい治療法を提示することを試みました.手術以外に有効な局所治療が存在しなかったこれらの腫瘍で,非侵襲的で高い効果を持つ治療法を確立できたことで,治療法の選択肢の拡大を実現したと考えております.事実,その存在を知る外科医からは,リスクの高い局所進行例では無理に手術を行わず積極的に炭素線治療を推奨してくれる場合が増加しております.
さらに肺癌,肝臓病などでは炭素線の生物学的特性を生かして短期照射法の確立を目指しています.初期臨床試験により炭素線治療の有効性が確認された,これらの疾患では,より進んだ短期小分割照射法の確立を目指し,肝臓では2回照射法がすでに確立しています.肺癌でも4回照射はすでに確立しており,さらに1回照射法の確立を目指して臨床試験を継続しております.
炭素線治療は,その特長から本来はとても広い適応疾患をもつと考えられますが,臨床試験の実施に当たっては,主として治療結果として炭素線治療の有用性が明確に現れると予想された疾患に絞って行われました.また,従来のX線治療の適応とはなりにくい骨軟部の肉腫や頭頚部の悪性黒色腫などの放射線抵抗性腫瘍においては,全く新しい治療法を提示することを試みました.手術以外に有効な局所治療が存在しなかったこれらの腫瘍で,非侵襲的で高い効果を持つ治療法を確立できたことで,治療法の選択肢の拡大を実現したと考えております.事実,その存在を知る外科医からは,リスクの高い局所進行例では無理に手術を行わず積極的に炭素線治療を推奨してくれる場合が増加しております.
さらに肺癌,肝臓病などでは炭素線の生物学的特性を生かして短期照射法の確立を目指しています.初期臨床試験により炭素線治療の有効性が確認された,これらの疾患では,より進んだ短期小分割照射法の確立を目指し,肝臓では2回照射法がすでに確立しています.肺癌でも4回照射はすでに確立しており,さらに1回照射法の確立を目指して臨床試験を継続しております.
2.炭素線治療の経過と限界
放医研における炭素線治療の症例数は年々増加しており,現在では年間700例を超える症例の治療が実施され,総症例数も2009年度に入って5,000例を突破しました.加えて,先進医療承認時にあった症例数減少への危惧はまったくの杷憂に終わり,現在では全体の70%以上の症例が先進医療として炭素線治療を受けています.年2回,合計2カ月あまりのメインテナンス期間を維持するという制約の中であることを思えば,きわめて順調に経過していると言えると思われます(図2).図3には対象疾患別の症例数を示します.前述のように頭頚部腫瘍,肺癌,肝臓病,骨軟部腫瘍,前立腺痛,直腸癌の骨盤内再発などが多くを占めますが,さらに頭蓋底腫瘍,眼腫瘍なども良い適応としてすでに先進医療の適応となっております.特筆すべきことは,適応疾患のほぼすべてで症例数が増加傾向にあることです.特定の疾患だけで成果をあげ,それだけが突出して増加しているのであれば,いずれ適応疾患はそこに収束してくると思われますが,適用を試みたすべての疾患で発展的に症例数が増加している事実は炭素線の有用性がきわめて高いことを示していると考えられます.
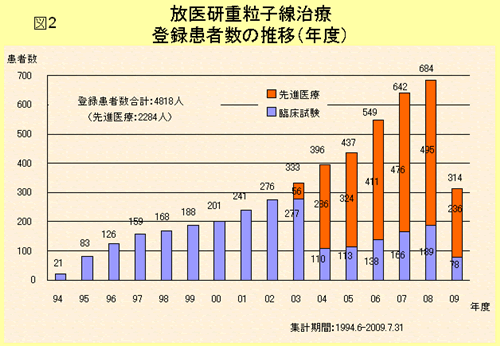
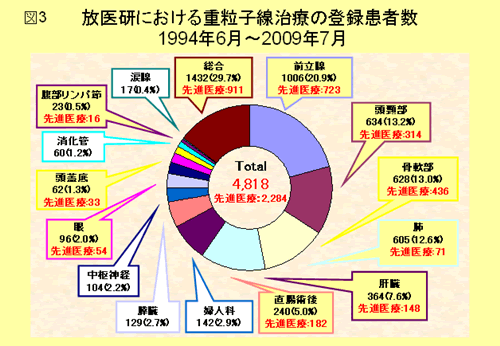


II 各疾患に対する治療の現状と成績
次に主な疾患の治療の現状と成績について簡単に述べます。
1.肺(I期Tl-2N0M0肺野末梢型非小細胞肺癌)
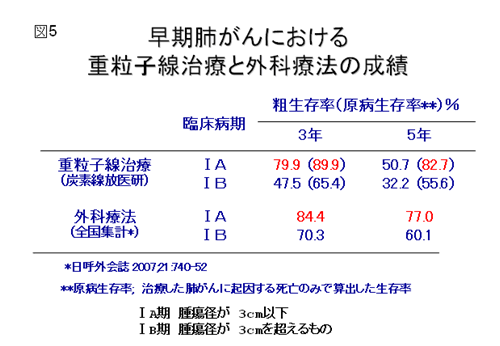
肺野末梢型肺癌に対しては,治療期間の短縮をめざした線量増加試験を行ってきました。最初は18回法(6週間)で線量増加試験を行い、本治療の安全性と効果を検討しました。次に9回法(3週間)による線量増加試験を行い、全体で局所制御率90.2%を達成したために,さらにII相試験として,線量を72.0 GyE(グレイ・イクイバレント;重粒子線の線量の単位)に固定して治療を行った結果、問題となるような遅発性有害反応は認められず、5年局所制御率95%、5年原病生存率73%と良好な治療成績が得られました。さらに短期照射をめざし,4回法(1週間)で研究を継続しました.現在は究極の1回照射法による臨床試験を施行中です(図4). 4回法と9回法を合わせた131症例について最新の成績を紹介しますと,5年局所制御率91.7%で,3年生存率はIA期(3cm以下のもの)では79.9%、IB期(3cmを超えるもの)では47.5%でした。手術成績と比較してみますと(図5),日本肺癌学会と日本呼吸器外科学会の合同調査による1999年の肺癌切除例の治療成績は3年生存率がIA期:84.4%、IB期:70.3%であり,重粒子線治療群は手術群に比べて平均年齢が10歳も高いことと、治療を受けた患者さんの75%が肺気腫などのために肺の手術ができなかったことを考慮しますと、IA期の生存率が治療後2年までは手術例と差がなく、3年でわずかに低下するのみであったことは注目に値します。
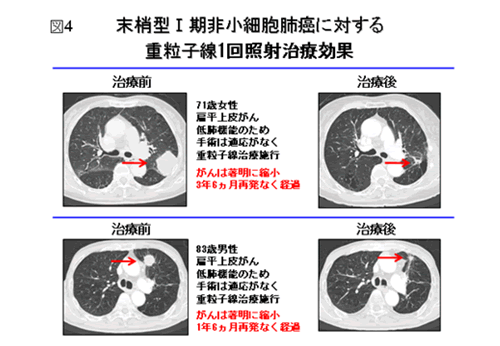


2.肝細胞癌
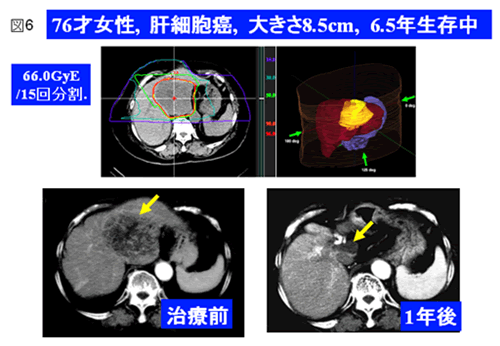
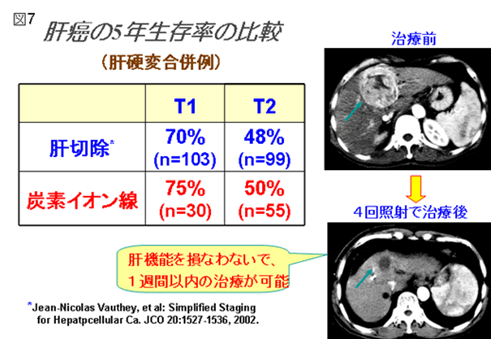
肝細胞癌に対する一般的な治療法は、切除手術、経皮的局所治療(体外から腫瘍を狙って針を刺し、エタノールやラジオ波で癌組織を死滅させる治療)、肝動脈塞栓療法(痛に栄養を送っている動脈を塞いで癌を死滅させる治療)などです。切除手術は、癌を取り除ける最も確実な方法ですが、体に負担が大きく、切除できるのは癌が肝臓の一部に留まっていて肝機能が比較的良好な場合です。経皮的局所治療は、肝臓への負担が小さく、腫瘍が小さくて数が少ない場合には良好な治療効果が得られますが、腫瘍のサイズや病巣数などの制限があり、手技的に実施困難な部位もあります。肝動脈塞栓療法は、比較的大きな腫瘍や腫瘍数が多い場合などに行われますが、一度の治療で十分な治療効果が得られる確率はあまり高くありません。重粒子線は、肝細胞癌に対しても有効な治療法として期待されます。肝細胞癌に対する重粒子線治療の臨床試験は他の治療では効果が期待できないか効果不十分であった症例を対象に1995年に開始されました。開始当初は5週間で15回の治療でしたが、安全性と有効性を確認しながら少しずつ線量を増加させるとともに治療回数を減らして治療期間の短縮も試みました(図6)。その結果、2日間で2回の照射法まで到達することができました。治療後、既に長期間経過している4回照射法までの臨床試験の結果を紹介しますと,重粒子線治療による腫瘍の3年局所制御率は,15回法:81%,12回法:86%、8回法:86%,4回法:89−95%が得られ,問題となるような晩発有害事象は認められませんでした.特に52.8GyE/4回/1週に線量を固定した47症例の成績は良好であり,短期の照射ほど制御率が高い傾向がみられました。また、腫瘍の大きさによる制御率の差はほとんどみられず,大きい腫瘍にも高い有効性が認められました.炭素線治療は、中等度以上の肝機能を有し、病変が限局している場合は非常に良い適応で、特に腫瘍径3〜5cmで病変が単発か一ケ所に集まっている場合には、その治療成績は既存の他の治療法と比較して良好と考えられます(図7)。
3.前立腺(T1-3N0M0局所限局前立腺癌)

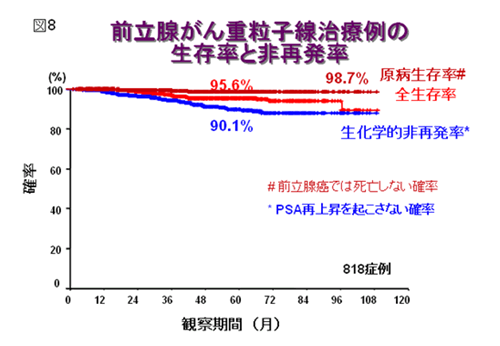
生活習慣の欧米化やPSA測定の普及から,本邦における前立腺癌患者数は急増しています。前立腺癌に対する臨床研究を開始したのは1995年6月で、まず,重粒子線を用いた適切な治療法、最適の線量を決めるための臨床試験を行いました。その結果、技術的にも治療戦略的にも高い完成度をもった治療法を確立することができ、良好な成績を得ることに成功しております。各プロトコールの症例を合計しますと、これまでに1000例以上の前立腺癌に治療を行っております.最初の2つの線量増加I/II相試験では,54GyEで1例の局所再発が認められ,一方で72GyE群の糖尿病合併症例でgrade3の直腸および尿路系の晩発有害事象が発生したために,66GyEが推奨線量と決定されました。さらに治療中にターゲットを縮小することで,直腸線量を低減することが可能となり,第二のプロトコール以降重篤な直腸の有害事象は認められなくなりました。これらを基に2000年からII相試験が開始しました。治療対象症例は治療前のT因子、PSA、Gleason scoreを用いて低リスク,中リスク,高リスクの3グループに分け、低リスク症例には炭素イオン線単独療法を、リスクの高い症例に対してはホルモン療法併用で治療を行っています。前立腺部への照射線量は66〜63GyE/20回とし、正常組織の重篤な有害反応は全く出現しておりません。治療成績も良好で、66〜63GyE/20回を施行した406例の5年生存率は91.6%,原病生存率は99.5%で,5年局所制御率99.1%、5年生化学的非再発率は約90%と良好であります(図8,9)。2003年以降は,更なる治療期間の短縮を目指して57.6GyE/16回で先進医療での治療を行っています.特にPSA20ng/ml以上、病期C、グリソンスコア8以上といった高リスク群の治療成績は、5年生化学的非再発率は87%となり、これまでに報告された他の治療法の成績と比較して良好と考えられます。



この寄稿は、独立行政法人放射線医学総合研究所 重粒子医科学センター病院,
辻 比呂志,今井礼子,鎌田 正,辻井博彦の先生方のご協力をいただきました。
誠にありがとうございました。

略歴
菅原 信二(すがはら しんじ)
昭和60年3月 筑波大学 医学専門学群卒業
昭和60年4月 筑波大学附属病院 放射線科 医員
平成3年1月 (株)日立製作所 日立総合病院 放射線診療科 医長
平成13年1月 筑波大学講師 (臨床医学系,放射線医学)
平成20年10月 (独)放射線医学総合研究所
重粒子医科学センター病院 医長
平成22年1月より 東京医科大学准教授(放射線医学講座:茨城医療センター)
昭和60年3月 筑波大学 医学専門学群卒業
昭和60年4月 筑波大学附属病院 放射線科 医員
平成3年1月 (株)日立製作所 日立総合病院 放射線診療科 医長
平成13年1月 筑波大学講師 (臨床医学系,放射線医学)
平成20年10月 (独)放射線医学総合研究所
重粒子医科学センター病院 医長
平成22年1月より 東京医科大学准教授(放射線医学講座:茨城医療センター)
