俗にベッドサイドのカーテンを引き裂いて苦しむと言われるほど辛いがんの疼痛。モルヒネなども意識障害や便秘その他の副作用が強いようだ。上手にSr-89を使えば、大変助かると思うが。
『がん骨転移の痛みを緩和するストロンチウム-89 ~注射による放射線治療』
東京医科大学放射線医学講座 准教授
吉村 真奈
吉村 真奈
1.骨転移による痛み
骨は肝臓や脳とともにがんが転移しやすい部位の1つで、進行したがん患者さんの多くで骨転移がみられます。骨転移の痛みによって日常行動が制限されたり、また、夜眠れないなどの障害がでるため、患者さんの生活の質(QOL)が著しく低下します。さらに骨転移が進むと、骨がもろくなって骨折したり、骨に囲まれた神経(脊髄)が圧迫されて麻痺が生じたりする可能性もでてきます。
2.骨転移による痛みの治療
骨転移による痛みの原因には、いくつもの要因があると考えられています。まだ不明な点もたくさんあります。現在の治療法には主に以下のようなものがあります。
1)痛み止め(鎮痛薬)による治療
炎症や刺激物質など痛みの原因物質の作用をおさえるためのお薬(消炎鎮痛剤)や、痛みを伝える神経に作用し痛みを感じさせなくするお薬(モルヒネなどの麻薬系鎮痛剤)があります。
2)ホルモン製剤による治療(ホルモン療法または内分泌療法)
前立腺がんは男性ホルモンで、また、乳がんは女性ホルモンの働きで大きくなります。そこで、これらのホルモン作用を抑えるホルモン製剤を用いて、全身に広がったがんの成長を抑える治療です。
しかし効果が出現するとしても早くて2~3カ月かかりますので、即効性はありません。
3)化学療法剤(抗がん剤)による治療
化学療法剤(抗がん剤)を用いて、がん細胞の増殖をおさえたり死滅させる治療法です。しかし、効果は即効性に乏しく、また個人により鎮痛効果は異なります。
4)ビスホスホネート製剤
がん細胞は骨にいる破骨細胞に命令して、骨を溶かし自分が住み着くための場所を確保しようとします。ビスホスホネート製剤はこの破骨細胞の働きをおさえることによって、骨転移による様々な合併症が発症するのを遅らせます。
5)放射線治療:外照射と内照射
放射線治療は照射によって骨転移したがん細胞や前述の破骨細胞などを死滅・縮小させたり、また、痛みの原因物質の産生を低下させます。放射線治療は外照射と内照射に分類されます。通常の放射線治療は、X線などを体の外から病巣に向けて照射するので、外部放射線照射治療(以下、外照射)と呼ばれます。これに対し、病巣に集まる性質があり、かつ、治療に適した放射線を出す物質(ラジオアイソトープ:RI)を含む薬(放射性医薬品)を注射することにより、からだの内側から放射線照射する治療方法を内照射またはRI内用療法と呼びます。外照射では体の外から放射線を照射しますので、病巣以外になるべく余分な放射線があたらないように緻密な計算をして多方向から治療をします。骨転移の範囲が限られている場合には、外照射が効果的です。しかし、骨転移が多数の骨に広がると、様々な部位を何度も外照射するのは大変です。このような場合には、放射性医薬品を1回注射するだけで、全身の骨転移部位を一度に放射線治療できる内用療法が効率的です。骨転移に対する放射性医薬品として、我が国では塩化ストロンチウム-89(商品名:メタストロン注)が保険収載されています。
6) 神経ブロック
痛みを伝える神経の周辺に局所麻酔薬などを注入して、痛みの通路をブロックして伝わらなくする方法を神経ブロックといいます。
1)痛み止め(鎮痛薬)による治療
炎症や刺激物質など痛みの原因物質の作用をおさえるためのお薬(消炎鎮痛剤)や、痛みを伝える神経に作用し痛みを感じさせなくするお薬(モルヒネなどの麻薬系鎮痛剤)があります。
2)ホルモン製剤による治療(ホルモン療法または内分泌療法)
前立腺がんは男性ホルモンで、また、乳がんは女性ホルモンの働きで大きくなります。そこで、これらのホルモン作用を抑えるホルモン製剤を用いて、全身に広がったがんの成長を抑える治療です。
しかし効果が出現するとしても早くて2~3カ月かかりますので、即効性はありません。
3)化学療法剤(抗がん剤)による治療
化学療法剤(抗がん剤)を用いて、がん細胞の増殖をおさえたり死滅させる治療法です。しかし、効果は即効性に乏しく、また個人により鎮痛効果は異なります。
4)ビスホスホネート製剤
がん細胞は骨にいる破骨細胞に命令して、骨を溶かし自分が住み着くための場所を確保しようとします。ビスホスホネート製剤はこの破骨細胞の働きをおさえることによって、骨転移による様々な合併症が発症するのを遅らせます。
5)放射線治療:外照射と内照射
放射線治療は照射によって骨転移したがん細胞や前述の破骨細胞などを死滅・縮小させたり、また、痛みの原因物質の産生を低下させます。放射線治療は外照射と内照射に分類されます。通常の放射線治療は、X線などを体の外から病巣に向けて照射するので、外部放射線照射治療(以下、外照射)と呼ばれます。これに対し、病巣に集まる性質があり、かつ、治療に適した放射線を出す物質(ラジオアイソトープ:RI)を含む薬(放射性医薬品)を注射することにより、からだの内側から放射線照射する治療方法を内照射またはRI内用療法と呼びます。外照射では体の外から放射線を照射しますので、病巣以外になるべく余分な放射線があたらないように緻密な計算をして多方向から治療をします。骨転移の範囲が限られている場合には、外照射が効果的です。しかし、骨転移が多数の骨に広がると、様々な部位を何度も外照射するのは大変です。このような場合には、放射性医薬品を1回注射するだけで、全身の骨転移部位を一度に放射線治療できる内用療法が効率的です。骨転移に対する放射性医薬品として、我が国では塩化ストロンチウム-89(商品名:メタストロン注)が保険収載されています。
6) 神経ブロック
痛みを伝える神経の周辺に局所麻酔薬などを注入して、痛みの通路をブロックして伝わらなくする方法を神経ブロックといいます。
3.ストロンチウム-89による治療
1) ストロンチウム-89で疼痛がやわらぐメカニズム
ストロンチウムという物質は、花火の赤い光のもとになる金属で、骨をつくるカルシウムと似た性質があります。治療にはストロンチウムのうち、ベータ線という治療に適した放射線を出す性質のあるストロンチウム-89を使います。
骨転移部位では骨が溶かされる一方、その周辺では骨の製造も盛んになるので、骨の成分であるカルシウムがたくさん取り込まれます。ストロンチウム-89は体に投与されると、カルシウムと同様に骨転移の部分にたくさん集まり、骨転移部位をベータ線で照射します。これにより、骨転移部位にあるがん細胞や破骨細胞を死滅・縮小させる、または、痛みの原因物質の産生が低下するなど、外照射と同じようなメカニズムで痛みが和らぐと考えられています。
2) ストロンチウム-89の骨の痛みに対する効果
世界中の研究報告をまとめた論文によると、ストロンチウム-89で治療された患者の約76%で痛みが緩和され、約30%で完全に痛みが消失し、70~80%で鎮痛薬が減量されるとのことです。効果がみられるまでの期間は注射後4~28日と個人差がありますが、効果がみられた患者では、1回の注射で最大で15ヶ月まで効果が持続した例もあります。(通常は効果がみられるまで1~3週間、効果持続期間は3~6ヵ月と言われています。)
3)副作用
ストロンチウム-89は正常の骨にもある程度(骨転移部位の約1/10)集まりますので, 骨髄が血液をつくる働きを低下させる骨髄抑制という副作用がおきる可能性があります。この副作用のうち主なものは白血球と血小板の減少で、一般に注射後6~8週間頃に注射前に対し20~30%ほど低下し、その後徐々に回復すると言われています。
その他、自覚症状として約15%の患者さんで注射後1~5日目に骨の痛みがやや強まることがありますが、この痛みは通常は4日間ほどで消失すると報告されています。吐き気や眠気などの副作用はありません。
ストロンチウムという物質は、花火の赤い光のもとになる金属で、骨をつくるカルシウムと似た性質があります。治療にはストロンチウムのうち、ベータ線という治療に適した放射線を出す性質のあるストロンチウム-89を使います。
骨転移部位では骨が溶かされる一方、その周辺では骨の製造も盛んになるので、骨の成分であるカルシウムがたくさん取り込まれます。ストロンチウム-89は体に投与されると、カルシウムと同様に骨転移の部分にたくさん集まり、骨転移部位をベータ線で照射します。これにより、骨転移部位にあるがん細胞や破骨細胞を死滅・縮小させる、または、痛みの原因物質の産生が低下するなど、外照射と同じようなメカニズムで痛みが和らぐと考えられています。
2) ストロンチウム-89の骨の痛みに対する効果
世界中の研究報告をまとめた論文によると、ストロンチウム-89で治療された患者の約76%で痛みが緩和され、約30%で完全に痛みが消失し、70~80%で鎮痛薬が減量されるとのことです。効果がみられるまでの期間は注射後4~28日と個人差がありますが、効果がみられた患者では、1回の注射で最大で15ヶ月まで効果が持続した例もあります。(通常は効果がみられるまで1~3週間、効果持続期間は3~6ヵ月と言われています。)
3)副作用
ストロンチウム-89は正常の骨にもある程度(骨転移部位の約1/10)集まりますので, 骨髄が血液をつくる働きを低下させる骨髄抑制という副作用がおきる可能性があります。この副作用のうち主なものは白血球と血小板の減少で、一般に注射後6~8週間頃に注射前に対し20~30%ほど低下し、その後徐々に回復すると言われています。
その他、自覚症状として約15%の患者さんで注射後1~5日目に骨の痛みがやや強まることがありますが、この痛みは通常は4日間ほどで消失すると報告されています。吐き気や眠気などの副作用はありません。
4.症例の呈示
前立腺がん(69歳)の患者さんです。図1のように骨シンチグラフィで黒く示されるところが骨転移部位ですが、全身に骨転移が広がっていることがわかります。鎮痛薬(炎症鎮痛剤とモルヒネ)を使用していましたが痛みを十分コントロールすることができませんでした。
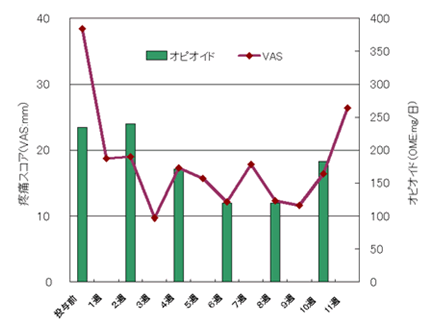
図2はストロンチウム-89の注射前後の痛みのスコア(VAS)と鎮痛薬の使用量を表しています。 ストロンチウム-89はこの骨シンチグラフィで黒く示される部位に集まり、その周囲に放射線があたります。図2のグラフのように、注射後に徐々に疼痛のスコア(VAS)が改善し、また、鎮痛薬(オピオイド)の使用量も減量されました。
図2はストロンチウム-89の注射前後の痛みのスコア(VAS)と鎮痛薬の使用量を表しています。 ストロンチウム-89はこの骨シンチグラフィで黒く示される部位に集まり、その周囲に放射線があたります。図2のグラフのように、注射後に徐々に疼痛のスコア(VAS)が改善し、また、鎮痛薬(オピオイド)の使用量も減量されました。
図1
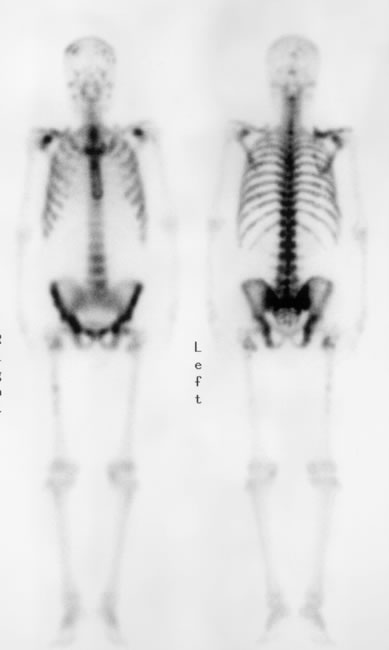
図2
~まとめ~
骨転移による痛みに対する治療には、これまで述べてきましたように放射線治療と多くの薬を使った薬物療法があります。これらの治療には、それぞれの特徴や長所と短所があるので、患者さんの状態に応じて、質の高い痛みの緩和治療が得られるように、うまく組み合わせることが必要です。
外照射はがん細胞を体の外から照射する放射線による治療法ですが、照射した部分しか治療できません。一方、薬物療法は全身の病巣を対象とした治療です。ストロンチウム-89による治療は、ラジオアイソトープを利用した全身への薬物療法でもあり、また、ベータ線という放射線でがん細胞や破骨細胞を照射するという放射線治療でもあります。ストロンチウム-89のこのような特徴を生かし、骨転移の疼痛緩和治療の新しい選択肢として適正に広く使用され、痛みに苦しむ多くの患者さんの福音となることが期待されます。
外照射はがん細胞を体の外から照射する放射線による治療法ですが、照射した部分しか治療できません。一方、薬物療法は全身の病巣を対象とした治療です。ストロンチウム-89による治療は、ラジオアイソトープを利用した全身への薬物療法でもあり、また、ベータ線という放射線でがん細胞や破骨細胞を照射するという放射線治療でもあります。ストロンチウム-89のこのような特徴を生かし、骨転移の疼痛緩和治療の新しい選択肢として適正に広く使用され、痛みに苦しむ多くの患者さんの福音となることが期待されます。

しかし、骨や骨転移部位に集まらなかったストロンチウム-89は速やかに尿に排出され、それ以外の臓器にはほとんど影響を与えません。
・ モルヒネなどの鎮痛薬で痛みがおもうようにとれない場合
・ 鎮痛薬が副作用(吐き気、便秘、眠気など)のため使用できない、または、増量できない場合
・ 鎮痛薬の副作用を低減したい場合 など
また、外照射との関係からは、以下のような場合に使用されます。
・ 骨転移部位がたくさんあって外照射では対応しきれない場合
・ 外照射のために何度も通院することが難しい場合
・ 外照射で治療した部位で痛みが再発した場合
・ 外照射にかかる時間、同じ姿勢でじっとしていられない場合 など
メタストロン注の治療実施医療機関 http://www.nmp.co.jp/CGI/public/meta/top.cgi
なお、当院では「ストロンチウム外来」として、以下のサイトをアップしています。
http://hospinfo.tokyo-med.ac.jp/info/info_080108.shtml
ただし、その医療機関で受けた他の医療費も含み、同じ月での自己負担額が高額となった場合、高額療養費制度に関する手続きを行うことにより、自己負担限度額(一般で月額80,100 円)を超えて支払った分が3カ月前後に戻ってきます。
なお、自己負担額限度など高額療養費制度の細かい規定や条件は、収入、年齢、同じ世帯の自己負担額の合計などによっても異なりますので、治療を受ける医療機関にご相談ください。
「市民のためのがん治療の会」補足
高額療養費制度は、以前は一旦請求額を払い込んで、あとから自己負担限度額を超えて支払った分が戻ってくるシステムでしたが、現在は事前に申請して「限度額認定証」をもらっておけば、自己負担限度額だけ支払えばいいようになりました。限度額認定証は有効期限が毎年8月1日から翌年の7月31日の一年間です。限度額認定証の交付を受けた月の1日にさかのぼって適用されます。
加入している自治体の国民健康保険担当課にご相談ください。
高額療養費制度は、以前は一旦請求額を払い込んで、あとから自己負担限度額を超えて支払った分が戻ってくるシステムでしたが、現在は事前に申請して「限度額認定証」をもらっておけば、自己負担限度額だけ支払えばいいようになりました。限度額認定証は有効期限が毎年8月1日から翌年の7月31日の一年間です。限度額認定証の交付を受けた月の1日にさかのぼって適用されます。
加入している自治体の国民健康保険担当課にご相談ください。
略歴
吉村 真奈 (よしむら まな)
1986年東京医科大学医学部卒業後、東京医科大学放射線医学講座に入局。東京医科大学病院放射線核医学部診療部長を経て2009年東京医科大学放射線医学講座准教授、現職。
日本医学放射線学会専門医認定医、日本核医学会認定医、PET核医学認定医、マンモグラフィ 乳癌検診認定医。
2007年日本外科系連合学会会長賞受賞。
1986年東京医科大学医学部卒業後、東京医科大学放射線医学講座に入局。東京医科大学病院放射線核医学部診療部長を経て2009年東京医科大学放射線医学講座准教授、現職。
日本医学放射線学会専門医認定医、日本核医学会認定医、PET核医学認定医、マンモグラフィ 乳癌検診認定医。
2007年日本外科系連合学会会長賞受賞。

