肺がんの手術はどのようにおこなわれるか
『肺がんの外科治療』
国立病院機構 山口宇部医療センター 呼吸器外科
岡部 和倫
岡部 和倫
【イントロ】
肺がんの外科治療は、主として肺全摘術、肺葉(はいよう)切除術、肺区域切除術、肺部分切除術に分類されま す。最も多く行われている肺葉切除術を受けられる患者さんの手術前、麻酔、手術、手術後について解説します。最後に、肺がんの手術を受け るために適した病院や外科医を選ぶポイントをご紹介します。
【肺葉切除術の手術前】
まず、肺がん患者さんの手術前の検査をご説明します。静脈の採血で、赤血球、白血球、血小板などの数を調べる血液検査、肝臓・腎臓・膵臓等の機能を調べる生化学検査、血液型検査、出血の止まり易さを調べる凝固系検査、腫瘍マーカーの検査などを行います。肺がん患者さんの腫瘍マーカーは、上昇している場合も正常の場合もあります。動脈の採血で、血液中の酸素や二酸化炭素の濃度等を調べます。検尿、検便、胸部レントゲン、肺活量等を測る呼吸機能、心電図、心臓超音波などの検査も実施します。さらに、肺がんの進展や転移を調べるために胸部CT、腹部CT、頭部CT、骨シンチ、PET/CT等を行います。肺がんが転移しやすい臓器は、肺、肝臓、脳、骨、副腎などです。一部の検査は、省略される場合もあります。
手術前には、肺の機能を高めるために呼吸訓練などのリハビリテーションや痰を出しやすくするためのネブライザー吸入を行っていただきます。禁煙は、術中術後の合併症を予防するために極めて大切です。主治医が、患者さんとご家族に、病気の状態や手術についての詳細な説明書を用意して、丁寧にお話します。病名、手術方法、麻酔、まれな合併症などを詳細に聞いていただいています。肺がんに対する肺葉切除術で、大きな合併症が起こるリスクは、肺がんの手術を多数行っている病院では極めて小さく0.5%以下とされています。麻酔医が、術前の診察を行うとともに、麻酔に関するご質問をお受けします。手術室の看護師が訪問し、手術室の様子や手術室での処置についてお話します。集中治療室(ICU)の看護師が、ビデオやパンフレットを用いて集中治療室をご紹介します。
手術前日には、手術部位の毛を除きます。食事は21時まで、水分は24時まで摂取可能です。就寝前に下剤と睡眠剤を飲んでいただきます。手術日の早朝に浣腸を行います。手術室に入る前には、腕の静脈からの点滴注射と、有害な反射を抑え、気分を楽にするための筋肉注射があります。
手術前には、肺の機能を高めるために呼吸訓練などのリハビリテーションや痰を出しやすくするためのネブライザー吸入を行っていただきます。禁煙は、術中術後の合併症を予防するために極めて大切です。主治医が、患者さんとご家族に、病気の状態や手術についての詳細な説明書を用意して、丁寧にお話します。病名、手術方法、麻酔、まれな合併症などを詳細に聞いていただいています。肺がんに対する肺葉切除術で、大きな合併症が起こるリスクは、肺がんの手術を多数行っている病院では極めて小さく0.5%以下とされています。麻酔医が、術前の診察を行うとともに、麻酔に関するご質問をお受けします。手術室の看護師が訪問し、手術室の様子や手術室での処置についてお話します。集中治療室(ICU)の看護師が、ビデオやパンフレットを用いて集中治療室をご紹介します。
手術前日には、手術部位の毛を除きます。食事は21時まで、水分は24時まで摂取可能です。就寝前に下剤と睡眠剤を飲んでいただきます。手術日の早朝に浣腸を行います。手術室に入る前には、腕の静脈からの点滴注射と、有害な反射を抑え、気分を楽にするための筋肉注射があります。
【肺葉切除術の麻酔】
手術室に入ると、まず血圧計、心電図、酸素濃度のモニター(写真)を装着します。
写真.酸素濃度モニター
手術台の上で、横向きにエビのように寝ていただき、局所麻酔で背中に硬膜外麻酔の細いチューブを挿入します。硬膜外麻酔は持続的に麻酔薬が注入され、術中と術後に痛みを軽減します。他にも多くの鎮痛法が有りますので、肺がんの手術に痛みの心配は不要です。仰向けに戻り、酸素マスクから酸素を吸い始めます。麻酔薬が静脈内に注射され、意識がなくなります。手術中の麻酔ガスの吸入と呼吸管理のために、口から気管内へチューブを挿入します。血圧の持続的な測定と動脈血採血のため、手首の動脈に細い管を挿入します。
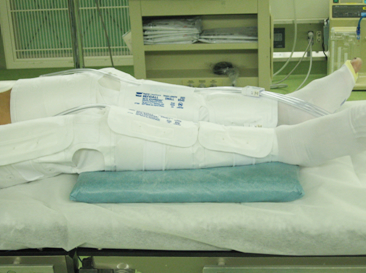
足の静脈にできた血の塊が肺に詰まる肺塞栓症を予防するため、両足に肺塞栓防止用のブーツを装着します(写真)。
写真 肺塞栓防止ブーツ
尿量を測定するため、尿道に管を挿入します。手術する側を上にした横向きの姿勢に変えて、手術の準備完了です。手術室入室からこの時点まで40分ほどです。
写真.酸素濃度モニター

手術台の上で、横向きにエビのように寝ていただき、局所麻酔で背中に硬膜外麻酔の細いチューブを挿入します。硬膜外麻酔は持続的に麻酔薬が注入され、術中と術後に痛みを軽減します。他にも多くの鎮痛法が有りますので、肺がんの手術に痛みの心配は不要です。仰向けに戻り、酸素マスクから酸素を吸い始めます。麻酔薬が静脈内に注射され、意識がなくなります。手術中の麻酔ガスの吸入と呼吸管理のために、口から気管内へチューブを挿入します。血圧の持続的な測定と動脈血採血のため、手首の動脈に細い管を挿入します。
足の静脈にできた血の塊が肺に詰まる肺塞栓症を予防するため、両足に肺塞栓防止用のブーツを装着します(写真)。
写真 肺塞栓防止ブーツ

尿量を測定するため、尿道に管を挿入します。手術する側を上にした横向きの姿勢に変えて、手術の準備完了です。手術室入室からこの時点まで40分ほどです。
【肺葉切除術の実際】
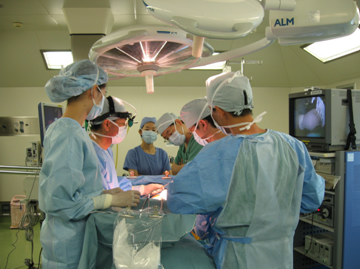
手術する部位を薬品で消毒し、滅菌した敷布を周囲にかけ、手術部位だけを露出して、手術を始めます。肺葉切除術は、外科医3人、麻酔医1人、外科医に手術器具を手渡す器械出しナース1人、外回りナース1人の共同作業です。
写真 手術室内
外回りナースは、出血量の測定、使用したガーゼの計数、医療材料の開封などを行います。肺がんの肺葉切除術は、胸腔鏡(写真)を使用する「胸腔鏡下手術」と胸腔鏡を使用しない「開胸手術」に二分されます。
写真 胸腔鏡

皮膚切開の方法は外科医によって多種多様です。私の胸腔鏡下手術の皮膚切開は、側胸部に7cmと2cmの二つのみです。開胸手術では、背中から肩甲骨の下を通り側胸部にいたる14cmと2cmの皮膚切開が典型的です。皮膚切開の後、皮下脂肪、数種類の筋肉、壁側胸膜を切離して胸腔内に入り、肺に到達します。右肺には上中下の3つの肺葉、左肺には上下の2つの肺葉が有ります。切除対象肺葉の肺動脈、肺静脈、気管支、他の肺葉との境界等を切離して、肺葉を取り出します(写真)。
写真 摘出された肺葉

これらの切離には、自動縫合器(写真)がたいへん便利です。
写真 自動縫合器

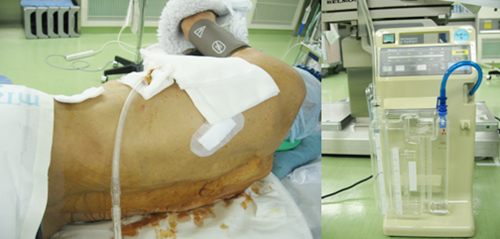
その後、適切な範囲のリンパ節を除去します。空気や血液や体液を胸の外へ出すために、ドレーン(写真)という直径1cmほどの管を胸の中の肺の周囲へ挿入します。ドレーンは、持続吸引器(写真)につながれます。
写真 ドレーンと持続吸引器
切離した筋肉、皮下組織や皮膚を縫合して手術終了です。手術時間は、一般に3-4時間です。
写真 手術室内

外回りナースは、出血量の測定、使用したガーゼの計数、医療材料の開封などを行います。肺がんの肺葉切除術は、胸腔鏡(写真)を使用する「胸腔鏡下手術」と胸腔鏡を使用しない「開胸手術」に二分されます。
写真 胸腔鏡

皮膚切開の方法は外科医によって多種多様です。私の胸腔鏡下手術の皮膚切開は、側胸部に7cmと2cmの二つのみです。開胸手術では、背中から肩甲骨の下を通り側胸部にいたる14cmと2cmの皮膚切開が典型的です。皮膚切開の後、皮下脂肪、数種類の筋肉、壁側胸膜を切離して胸腔内に入り、肺に到達します。右肺には上中下の3つの肺葉、左肺には上下の2つの肺葉が有ります。切除対象肺葉の肺動脈、肺静脈、気管支、他の肺葉との境界等を切離して、肺葉を取り出します(写真)。
写真 摘出された肺葉

これらの切離には、自動縫合器(写真)がたいへん便利です。

写真 自動縫合器

その後、適切な範囲のリンパ節を除去します。空気や血液や体液を胸の外へ出すために、ドレーン(写真)という直径1cmほどの管を胸の中の肺の周囲へ挿入します。ドレーンは、持続吸引器(写真)につながれます。
写真 ドレーンと持続吸引器

切離した筋肉、皮下組織や皮膚を縫合して手術終了です。手術時間は、一般に3-4時間です。
【肺葉切除術の手術後】
手術終了後、患者さんの姿勢を横向きから仰臥位に戻します。胸のレントゲン写真を撮り、手術後の状態を確認します。このころに、ご家族へ手術についてご説明して、切除した肺葉を見ていただきます。次第に麻酔が覚めて、意識が戻り、手が握れるようになると、口から気管内へ挿入していた管を抜きます。手術室から病棟へ移動し、集中治療室に入室します。硬膜外麻酔等の多数の痛み止めの方法が有りますので、痛みの心配は不要です。手術の翌日には、飲食が開始となります。早期の歩行が手術後の回復に有効なので、手術翌日には歩いていただいています。手術後5日頃までには、胸に入っている管(ドレーン)や硬膜外麻酔の管など全ての管が抜けます。肺葉切除後でも、ほとんどの患者さんに手術前の日常生活と同様な毎日を過ごしていただけます。
摘出した肺葉とリンパ節を病理医が顕微鏡などを用いて詳しく検討し、肺がんの種類やリンパ節転移の有無などを報告します。抗がん剤や放射線療法の効果を予想できる場合もあります。石綿の吸入が原因で発症した肺がんと認定されると、救済や補償を受けることができます。石綿健康被害救済制度や労災補償でアスベスト小体数は認定基準の重要なポイントですので、一部の病院では肺のアスベスト小体の計数を行っています。
肺がんに対する肺葉切除術を受けられる患者さんの手術前、麻酔、手術の実際、手術後について、典型的な場合をご紹介しました。さらに詳細にお知りになりたい方は、お気軽に呼吸器外科専門医にご質問下さい。
摘出した肺葉とリンパ節を病理医が顕微鏡などを用いて詳しく検討し、肺がんの種類やリンパ節転移の有無などを報告します。抗がん剤や放射線療法の効果を予想できる場合もあります。石綿の吸入が原因で発症した肺がんと認定されると、救済や補償を受けることができます。石綿健康被害救済制度や労災補償でアスベスト小体数は認定基準の重要なポイントですので、一部の病院では肺のアスベスト小体の計数を行っています。
肺がんに対する肺葉切除術を受けられる患者さんの手術前、麻酔、手術の実際、手術後について、典型的な場合をご紹介しました。さらに詳細にお知りになりたい方は、お気軽に呼吸器外科専門医にご質問下さい。
【病院や外科医を選ぶポイント】
「肺がんの手術を受ける病院や外科医の選択」は、良い治療のためにたいへん重要です。患者やご家族の皆さんは、大きな関心を持たれていると思います。肺がんの手術を受けるために適した病院や外科医を選ぶポイントについて、私の意見をご説明します。
肺がんの手術を受けるために適した病院は、肺がん手術を多数行っている病院です。手術数が多いほど、手術成績が良く、手術合併症が少ないことは広く知られています。日本呼吸器外科学会(http://www.jacsurg.gr.jp)の認定施設は年間75例以上、関連施設は年間25例以上の肺がんを含む呼吸器外科手術を行っています。年間75例や25例では「多数」とは思いませんが、上記ホームページで公表されていますので一応の目安になるでしょう。さらに、呼吸器外科専門医、がん薬物療法専門医である腫瘍内科医、放射線腫瘍学会認定医資格を有する放射線治療医、がん性疼痛看護認定看護師、呼吸療法認定士や緩和医療病棟を備えた病院が望ましいです。
肺がんの手術を受けるために適した外科医は、肺がん手術を多数行っている外科医です。手術経験が豊富なほど、手術成績が良く、手術合併症が少ないことは広く知られています。呼吸器外科専門医合同委員会(http://chest.umin.jp)の呼吸器外科専門医が望ましいと思います。上記ホームページに各県別の専門医名と勤務先が掲載されています。「呼吸器外科専門医」は一応の目安になりますが、資格だけでは十分ではありません。実際に外科医の診察やセカンドオピニオンを受けられて、病気と手術の説明をお聞きになり、人間的にも信頼できる医師を選ぶことが大切です。
肺がんの手術を受けるために適した病院は、肺がん手術を多数行っている病院です。手術数が多いほど、手術成績が良く、手術合併症が少ないことは広く知られています。日本呼吸器外科学会(http://www.jacsurg.gr.jp)の認定施設は年間75例以上、関連施設は年間25例以上の肺がんを含む呼吸器外科手術を行っています。年間75例や25例では「多数」とは思いませんが、上記ホームページで公表されていますので一応の目安になるでしょう。さらに、呼吸器外科専門医、がん薬物療法専門医である腫瘍内科医、放射線腫瘍学会認定医資格を有する放射線治療医、がん性疼痛看護認定看護師、呼吸療法認定士や緩和医療病棟を備えた病院が望ましいです。
肺がんの手術を受けるために適した外科医は、肺がん手術を多数行っている外科医です。手術経験が豊富なほど、手術成績が良く、手術合併症が少ないことは広く知られています。呼吸器外科専門医合同委員会(http://chest.umin.jp)の呼吸器外科専門医が望ましいと思います。上記ホームページに各県別の専門医名と勤務先が掲載されています。「呼吸器外科専門医」は一応の目安になりますが、資格だけでは十分ではありません。実際に外科医の診察やセカンドオピニオンを受けられて、病気と手術の説明をお聞きになり、人間的にも信頼できる医師を選ぶことが大切です。
【おわりに】
拙文が、肺がん患者さんやご家族の皆様に、少しでもお役に立てば幸いです。肺がんの治療のために引き続き微力を傾注していきますので、今後ともよろしくお願い致します。肺がん患者さんのご回復を心からお祈り申し上げます。
略歴
岡部 和倫 (おかべ かずのり)
1985年大分医科大学(現大分大学)卒業、岡山大学第2外科、同呼吸器外科講師を経て2006年国立病院機構山陽病院呼吸器外科医長。同外科系診療部長、呼吸器外科医長を経て2008年国立病院機構山口宇部医療センター(病院名変更)外科系診療部長、呼吸器外科医長。2010年岡山大学医学部医学科臨床准教授、現職。 この間、3回に亘りハーバード大学留学、ブリガム アンド ウイミンズ病院、胸部外科、クリニカルフェロー。アメリカ医師免許取得。医学博士。
1985年大分医科大学(現大分大学)卒業、岡山大学第2外科、同呼吸器外科講師を経て2006年国立病院機構山陽病院呼吸器外科医長。同外科系診療部長、呼吸器外科医長を経て2008年国立病院機構山口宇部医療センター(病院名変更)外科系診療部長、呼吸器外科医長。2010年岡山大学医学部医学科臨床准教授、現職。 この間、3回に亘りハーバード大学留学、ブリガム アンド ウイミンズ病院、胸部外科、クリニカルフェロー。アメリカ医師免許取得。医学博士。

