再発したらどうする、患者の最大の関心事
『前立腺がんの再発病巣への局所治癒を目指した再照射』
和歌山県立医科大学付属病院腫瘍センター
放射線治療部門長
和歌山県立医科大学放射線医学教室 准教授 岸 和史
放射線治療部門長
和歌山県立医科大学放射線医学教室 准教授 岸 和史
【はじめに】
前立腺癌の放射線治療では、病巣に集中させる線量を増加させると、治療成績が改善することが分かり、IMRTやIGRT、小線源治療法などの線量集中技術の進歩に伴って治療成績は以前より改善し、IMRTなどの新しい方法が、標準治療として確立された。この「がん治療の今」シリーズでも、前立腺癌のいま標準的とされる放射線治療法について、IMRTと低線量率小線源治療、高線量率小線源治療、および骨転移の治療が取り上げられてきた。今回一歩踏み込んで、放射線治療後の再発に対する治療法の現状、その新しい解決法について取り上げる。
前立腺癌の再発は、再発の場所で分けると、①局所再発(前立腺床あるいは前立腺)、②転移再発(Ⅰリンパ節転移での再発(傍大動脈リンパ節や骨盤リンパ節など)、Ⅱ骨転移での再発、Ⅲその他、に分けられる。さらに、既治療が、A,手術、B、放射線、Cホルモン療法の場合がある。この原稿では前立腺がんの放射線治療後の再発病巣への局所治癒を目指した再照射について述べる。
前立腺癌の再発は、再発の場所で分けると、①局所再発(前立腺床あるいは前立腺)、②転移再発(Ⅰリンパ節転移での再発(傍大動脈リンパ節や骨盤リンパ節など)、Ⅱ骨転移での再発、Ⅲその他、に分けられる。さらに、既治療が、A,手術、B、放射線、Cホルモン療法の場合がある。この原稿では前立腺がんの放射線治療後の再発病巣への局所治癒を目指した再照射について述べる。
【治療方法のガイドラインでは】
放射線治療後の再発に対する救済療法(サルベージ)について、日本泌尿器学会のEBMに基づいた前立腺癌診療ガイドライン2006年版では、放射線治療後の再発の評価法はまだ議論がある事が述べられているが、治療内容は言及されていない*。アメリカのNCCNガイドラインのチャートでは一次救済療法の選択肢の中に根治的前立腺摘除術、凍結手術、密封小線源治療が掲げられている。
【放射線治療後の再発に対する再照射のミニレビュー】
放射線治療後の前立腺癌再発に対する再照射には低線量率・高線量率の密封小線源治療が用いられる。再照射に外部照射を用いる方法は直腸合併症率が高く、それを回避するにも技術的ハードルが高く、推奨されなくなった。前立腺癌放射線治療後局所再発への密封小線源治療の論文は近年増加し、対象患者数17人以上のstudyが11論文あり、それらでの5年生物学的無病生存率(5年)(注記1)が評価された論文(対象数186人)における5年bNEDは36%である。直感的な思索で、前立腺癌の治療成績でこのような数字が出てくるところといえば、これはたとえば前立腺癌の高リスク群に低線量率小線源治療で、少ない線量の治療しか出来なかったときの成績に近い。前立腺癌の高リスク群でも同じ方法で高い線量を投与した場合はその数字は90%を超える(tone 2009)事を考えると、放射線治療後の局所再発癌でも、線量がもっと高いと成績が良いのではないかと推測したくなる。しかし上の11論文での290人中、グレード3以上の毒性は、消化管障害は11人(4%)、泌尿生殖器の障害は40人(14%)で発生している。それらの殆どの施設は標準的な線量(たとえばヨード125では120-145Gy)を使っている。再照射なので線量を容易に増加できない問題がある。
注記Ⅰ.bNED: biologically no evidence of disease 生物学的無病のことで、ここではPSAの上昇を含めて疾患がないことをいう。
Monanやan Vulpenは局所再発したのが一部ならその部分だけに照射するfocal salvage(局所的救済治療)という方法を紹介している。Focal salvageであれば消化管、泌尿生殖器障害を低く抑えられる可能性がある。最近の画像診断法でその適応となる局所的再発病巣が発見されるようになったメリットは大きい。しかし現実として局所再発の多くはやはり後方、直腸側に多く生じやすく、Focal salvageの多くも線量制限の問題に直面する。全体にせよfocalにせよ、放射線治療後の局所再発に対しては小線源治療を使って安全で可能なsalvageを行う施設はこれから増加するだろう。
前立腺癌は局所への再発のみでなく、傍大動脈リンパ節リンパ節などに転移し、放射線治療を受けることが多い。根治的な傍大動脈リンパ節などへの再照射は、最初の照射範囲に小腸などが含まれ、しかも殆どは耐容線量ぎりぎりか超えた線量で照射されているために、再照射がきわめて行い難い部位のひとつである。これらに対して照射によって再び治癒に持ち込む方法については文献的にも殆ど報告がなかった。
注記Ⅰ.bNED: biologically no evidence of disease 生物学的無病のことで、ここではPSAの上昇を含めて疾患がないことをいう。
Monanやan Vulpenは局所再発したのが一部ならその部分だけに照射するfocal salvage(局所的救済治療)という方法を紹介している。Focal salvageであれば消化管、泌尿生殖器障害を低く抑えられる可能性がある。最近の画像診断法でその適応となる局所的再発病巣が発見されるようになったメリットは大きい。しかし現実として局所再発の多くはやはり後方、直腸側に多く生じやすく、Focal salvageの多くも線量制限の問題に直面する。全体にせよfocalにせよ、放射線治療後の局所再発に対しては小線源治療を使って安全で可能なsalvageを行う施設はこれから増加するだろう。
前立腺癌は局所への再発のみでなく、傍大動脈リンパ節リンパ節などに転移し、放射線治療を受けることが多い。根治的な傍大動脈リンパ節などへの再照射は、最初の照射範囲に小腸などが含まれ、しかも殆どは耐容線量ぎりぎりか超えた線量で照射されているために、再照射がきわめて行い難い部位のひとつである。これらに対して照射によって再び治癒に持ち込む方法については文献的にも殆ど報告がなかった。
【更なる解決方法について】
1. 放射線治療後の前立腺癌の局所再発に対する安全で効果的な再照射
我々は生理食塩水のように直ぐに拡散しないヒアルロン酸ゲルを100-150ccほど注入してゲルの塊りで組織を安全なところまで移動させる方法:危険臓器移動術(がん治療の今No.6参照)の一つとして用いている。この方法で放射線障害が生じないように、直腸を前立腺からより遠くに移動させ、直腸への線量を低下させて照射することで安全を計ることが出来る。図1の左は普通の前立腺の組織内照射の時の配置、右はゲルを入れたときの配置で、直腸を遠ざけたことが分かる。これらはCT画像から3次元的に再構成した実際の治療計画の画像である。なおヒアルロン酸は人体に元々ある成分で数時間で体に吸収され、組織の一部となるか分解される。この症例での照射は小線源治療後に再発し、PSA値は19.0 ng/mLに上昇したが、一回20Gyの照射(普通の外部照射で92Gy相当、α/β=3として)の根治的な高い線量が前立腺全体に投与でき、4年経過した今もPSAは0.033ng/mLに低下したまま再発・治療合併症はない。もともと前立腺癌の治療成績が他癌に比べて良いために、このような再照射を必要とする症例は少ないが、確実に、しかも合併症リスクを抑える、低侵襲の非手術的治療の重要さは変わらないか、増加するだろう。
なお、この症例の論文はBrachytherapy誌に掲載された。写真は著者のオリジナルの資料から作成した。
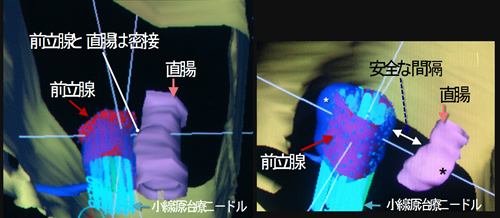
図1.前立腺癌の小線源治療の際に危険臓器移動術を行わなかった場合(左)、と行った場合(右)。同じ患者さんの一回目の治療と、再発して再照射を行ったときの計画用CTから作成した実際の臨床画像。危険臓器移動術を行った場合に安全距離が確保できる。
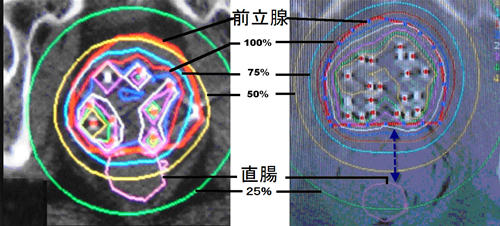
図2 図1の患者さんのそれぞれの線量分布。
2. 前立腺癌の傍大動脈リンパ節リンパ節転移の放射線治療後の再発に対する安全で効果的な再照射
リンパ節に転移した前立腺癌への放射線治療後の再発がある。傍大動脈リンパ節などリンパ節転移への根治的照射は、通常60Gy程度が用いられることが多い。しかし多くの場合、その程度の線量ではその場所から再増殖する。これに対する再照射は、少なくとも初回時以上の線量を与えることが必要であるだろうと推測できても、最初の照射範囲に小腸などが含まれ、しかも殆どは耐容線量ぎりぎりか超えた線量で照射されているために、根治の可能性のある再照射はきわめて難しい。論文を探しても他に見つけることが出来ず、このような場合には、殆どの場合は再照射は行われないのかもしれない。
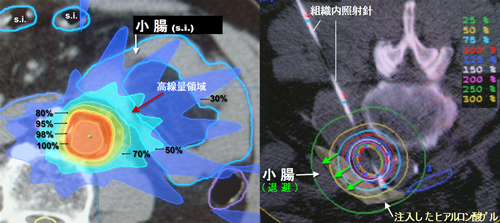
図3 前立腺癌の傍大動脈リンパ節リンパ節転移の放射線治療後の再発に対する再照射プランのIMRTとの比較:脊髄を避けるとIMRTは小腸に50%以上が照射されるセグメントが5-7センチ発生した(左)が、小線源治療時に危険臓器を移動させる(緑矢印)と小腸の最大の線量は50%未満になった。
危険臓器移動術はこの場所にも適応できる。膵癌の傍大動脈リンパ節リンパ節転移の放射線治療後の再発に対する再照射の報告は近く Journal of Radiation Researchに掲載される。図3に前立腺癌の傍大動脈リンパ節リンパ節転移の放射線治療後の再発に対する治療(IMRTとの比較)を示す。
このように、危険臓器移動術によって、前立腺癌の放射線治療後の再発にも役立つ例があった。この方法はまだ症例の数も少なく、まだ慎重な適応判断が必要なことは言うまでもない。当然ではあるけれど、従来に治療法が無かった分野では、治療による障害が後年発生した場合にあらかじめ予測が付かなかったものが必ず含まれるだろう。治療から逃げることは簡単であるけれど、我々医療側が萎縮しないようにするために必要なことは、一人ひとりの治療でも、オープンで、十分な量の情報とネットワークを、できるだけ多くの医師や・患者側の人々と共有することだと思う。そういうひとつになれたらと願い、校了する。
略歴我々は生理食塩水のように直ぐに拡散しないヒアルロン酸ゲルを100-150ccほど注入してゲルの塊りで組織を安全なところまで移動させる方法:危険臓器移動術(がん治療の今No.6参照)の一つとして用いている。この方法で放射線障害が生じないように、直腸を前立腺からより遠くに移動させ、直腸への線量を低下させて照射することで安全を計ることが出来る。図1の左は普通の前立腺の組織内照射の時の配置、右はゲルを入れたときの配置で、直腸を遠ざけたことが分かる。これらはCT画像から3次元的に再構成した実際の治療計画の画像である。なおヒアルロン酸は人体に元々ある成分で数時間で体に吸収され、組織の一部となるか分解される。この症例での照射は小線源治療後に再発し、PSA値は19.0 ng/mLに上昇したが、一回20Gyの照射(普通の外部照射で92Gy相当、α/β=3として)の根治的な高い線量が前立腺全体に投与でき、4年経過した今もPSAは0.033ng/mLに低下したまま再発・治療合併症はない。もともと前立腺癌の治療成績が他癌に比べて良いために、このような再照射を必要とする症例は少ないが、確実に、しかも合併症リスクを抑える、低侵襲の非手術的治療の重要さは変わらないか、増加するだろう。
なお、この症例の論文はBrachytherapy誌に掲載された。写真は著者のオリジナルの資料から作成した。

図1.前立腺癌の小線源治療の際に危険臓器移動術を行わなかった場合(左)、と行った場合(右)。同じ患者さんの一回目の治療と、再発して再照射を行ったときの計画用CTから作成した実際の臨床画像。危険臓器移動術を行った場合に安全距離が確保できる。

図2 図1の患者さんのそれぞれの線量分布。
リンパ節に転移した前立腺癌への放射線治療後の再発がある。傍大動脈リンパ節などリンパ節転移への根治的照射は、通常60Gy程度が用いられることが多い。しかし多くの場合、その程度の線量ではその場所から再増殖する。これに対する再照射は、少なくとも初回時以上の線量を与えることが必要であるだろうと推測できても、最初の照射範囲に小腸などが含まれ、しかも殆どは耐容線量ぎりぎりか超えた線量で照射されているために、根治の可能性のある再照射はきわめて難しい。論文を探しても他に見つけることが出来ず、このような場合には、殆どの場合は再照射は行われないのかもしれない。

図3 前立腺癌の傍大動脈リンパ節リンパ節転移の放射線治療後の再発に対する再照射プランのIMRTとの比較:脊髄を避けるとIMRTは小腸に50%以上が照射されるセグメントが5-7センチ発生した(左)が、小線源治療時に危険臓器を移動させる(緑矢印)と小腸の最大の線量は50%未満になった。
危険臓器移動術はこの場所にも適応できる。膵癌の傍大動脈リンパ節リンパ節転移の放射線治療後の再発に対する再照射の報告は近く Journal of Radiation Researchに掲載される。図3に前立腺癌の傍大動脈リンパ節リンパ節転移の放射線治療後の再発に対する治療(IMRTとの比較)を示す。
このように、危険臓器移動術によって、前立腺癌の放射線治療後の再発にも役立つ例があった。この方法はまだ症例の数も少なく、まだ慎重な適応判断が必要なことは言うまでもない。当然ではあるけれど、従来に治療法が無かった分野では、治療による障害が後年発生した場合にあらかじめ予測が付かなかったものが必ず含まれるだろう。治療から逃げることは簡単であるけれど、我々医療側が萎縮しないようにするために必要なことは、一人ひとりの治療でも、オープンで、十分な量の情報とネットワークを、できるだけ多くの医師や・患者側の人々と共有することだと思う。そういうひとつになれたらと願い、校了する。
岸 和史(きし かずし)
1938年和歌山県立医科大学医学部卒業後、和歌山県立医科大学附属属病院、済生会和歌山病院放射線科医長。平成五年七月和歌山県立医科大学助手 (放射線医学講座)、講師を経て、2000年和歌山県立医科大学助教授採用 (放射線医学講座)、和歌山県立医科大学大学院助教授 兼職、大学院医学研究科内科系担当、付属病院中央放射線部兼務 現職。2007年和歌山県立医科大学准教授(放射線医学講座)、 2009年10月和歌山県立医科大学附属属病院腫瘍センター放射線治療部門長、現在にいたる。この間、米国テキサス州立大学MDアンダーソンがんセンター実験放射線腫瘍学教室、独立行政法人放射線医学研究所客員研究員歴任。
医学博士、放射線専門医、放射線腫瘍学認定医、日本血管造影インターベンショナルラジオロジー学会認定医 趣味:料理、詩、ピアノ、海の中にいること。
1938年和歌山県立医科大学医学部卒業後、和歌山県立医科大学附属属病院、済生会和歌山病院放射線科医長。平成五年七月和歌山県立医科大学助手 (放射線医学講座)、講師を経て、2000年和歌山県立医科大学助教授採用 (放射線医学講座)、和歌山県立医科大学大学院助教授 兼職、大学院医学研究科内科系担当、付属病院中央放射線部兼務 現職。2007年和歌山県立医科大学准教授(放射線医学講座)、 2009年10月和歌山県立医科大学附属属病院腫瘍センター放射線治療部門長、現在にいたる。この間、米国テキサス州立大学MDアンダーソンがんセンター実験放射線腫瘍学教室、独立行政法人放射線医学研究所客員研究員歴任。
医学博士、放射線専門医、放射線腫瘍学認定医、日本血管造影インターベンショナルラジオロジー学会認定医 趣味:料理、詩、ピアノ、海の中にいること。

