患者が理解して受ける脳の放射線治療
『脳機能を保てる放射線治療 海馬回避(2)』
医療法人北斗 北斗病院副院長・放射線治療科部長 岸 和史
原発の脳腫瘍はそんなに多く見られず、多くが転移性のものと伺っている。そういう理由からか、10年以上になる当会の活動でも、脳腫瘍の相談はそんなに多くない。最近、3例ほどの脳腫瘍の相談を受け、幸いいい結果を得ており、「がんは放射線でここまで治る 第2集」にも脳腫瘍の事例を収載させていただいた。
今回は北斗病院副院長・放射線治療科部長の岸 和史先生に、「脳機能を保てる放射線治療」についてご寄稿いただいた。
先週に引き続き連載させていただきます。
今回は北斗病院副院長・放射線治療科部長の岸 和史先生に、「脳機能を保てる放射線治療」についてご寄稿いただいた。
先週に引き続き連載させていただきます。
(會田 昭一郎)
第II部.病巣治療のための照射。
第II部では病巣治療のための照射について述べます。定位放射線治療はすでに標準的な治療になりました。しかし既にある脳転移を強い線量で治療して、かつ、予防も行いたい場合もあります。別々に定位照射と全脳照射を行っても、結果的に無駄に重なり合う部分があるならば正常な脳組織の障害リスクが高くなり困ります。本章ではこの解決を紹介します。さらに、第I部で述べた、海馬の回避も組み込めるのか?についてもご紹介します。
II-A.脳の定位放射線治療
脳の定位放射線治療法は、脳の腫瘍部分だけをピンポイントで照射する方法です。転移性脳腫瘍(脳転移)、脳動静脈奇形、原発性脳腫瘍などの治療で用いられています。
定位照射の治療装置にはガンマナイフ、Xナイフ、サイバーナイフ、トモセラピーなどがあります。
トモセラピーの利点
通常のX線を用いた定位放射線治療は、基本となるIMRT技術の中で使えるビーム門数に限界(一つの照射で1-130門程度)があります。一回であれば20Gy程度、10回分割であれば一回5Gy程度がしばしば使われる線量で、この中間も設定可能です。トモセラピーでは1万本門以上にまで細かく照射できるので精密で滑らかな線量の分布を得られます。トモセラピーでは複数ある腫瘍を一度に精密で滑らかな線量の分布をもって照射できます。
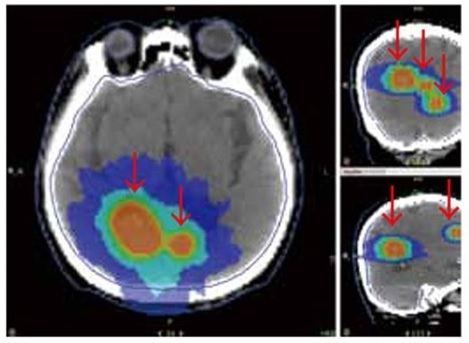
図5A
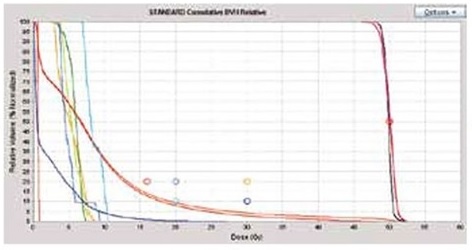
図5B
図5A、B
トモセラピーによる定位照射方法で、多発する脳転移巣を一度に全部照射する計画を立てた時の線量分布です(A)。トモセラピーではこの方のように腫瘍が7つであってもこのように同時に照射できます。この計画では7つの標的に50Gyを投与し、一方で眼球や水晶体や視神経、内耳など(黄/水/草/灰色等の線)には制限レベル以上に照射されないように設計します(B)。
II-B.定位全脳照射(定位放射線治療と全脳照射を一体化した計画)
定位全脳照射という言葉はまだありませんが、脳の全ての場所に対する線量をコントロールできればそういう呼び方になってもよいかもしれません。トモセラピーでは定位全脳照射が可能です。複数ある腫瘍を一度に精密で滑らかな線量の分布をもって照射します。
私たちは多くの場合はPCIの期間(10回/2週間)で照射を終了しています。入院は特に必要ではありません。
図6では腫瘍制御力の高い方法として10日間で局所へ50Gy+全脳へ30Gyを示しています。これは一回2Gyの線量に換算した場合、α/β=2, 3, 10で、腫瘍局所87.5, 80, 62,5 Gy相当および全脳37.5, 36, 32.5 Gy相当に換算されます。腫瘍局所への線量は、緩和を目指す線量よりも高い、局所制御を目指した線量です。
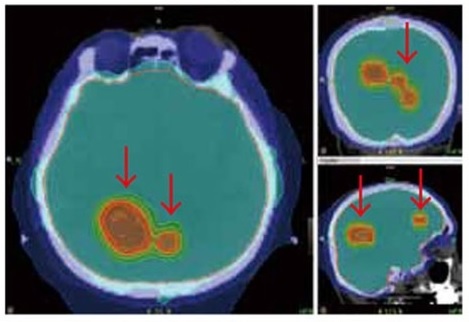
図6A
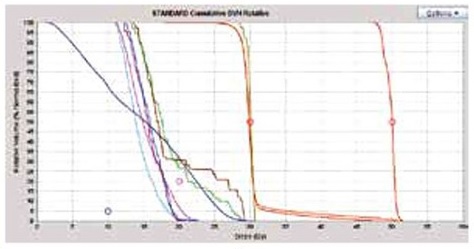
図6B
図6 トモセラピーによる定位全脳照射の線量分布図(A)と線量体積ヒストグラム(B)。定位照射50Gy照射と全脳照射30Gyを最初から組み合わせた定位/全脳の一体照射の計画です。別々に照射したときのように、2つの計画の間でのずれや重なりを心配する必要はありません。定位全脳照射での眼球などのリスク臓器への配慮は全脳照射や定位照射の時と同じです。
II-C.海馬回避定位全脳照射
定位全脳の方法で照射したときに、海馬も回避できないか?と誰しも願うでしょう。それで、私たちは、この方法を始めました。引用できる文献がありません。
私たちが最もよく行う方法は、10日間で腫瘍局所へ50Gy、のこりの全脳へ30Gy、ただし海馬は10Gy以下というやり方です。生物学的な線量については定位照射の所で述べました。図7にどのような照射になるか示します。

図7A
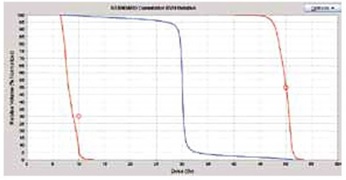
図7B
図7 トモセラピーによる海馬回避定位全脳一体照射の線量分布図(A)と線量体積ヒストグラム(B)(ヒストグラムは体積cc表示)。10Gy以下の赤線が海馬、30Gyの青線が全脳、50Gyの下段の赤線が標的の線量。
終わりに
皆さま、いかがでしたか。海馬回避定位全脳照射は、やればできるのものなので、発明でもなんでもありません。放射線治療チームに必要な事は正確な海馬の抽出をする時間とパワーかもしれません。患者さんに必要なのは、どういう治療が自分にふさわしいか判断し実行することでしょう。
参照サイト:
1.脳転移の治療方針 (日本語) 岸 和史
https://www.hokuto7.or.jp/patient/depart/dep18.html
2.脳転移的治疗方案 (中文) 岸 和史
http://www.hokuto7.or.jp/chinese/c-treat/c-medical-2.php
略歴第II部では病巣治療のための照射について述べます。定位放射線治療はすでに標準的な治療になりました。しかし既にある脳転移を強い線量で治療して、かつ、予防も行いたい場合もあります。別々に定位照射と全脳照射を行っても、結果的に無駄に重なり合う部分があるならば正常な脳組織の障害リスクが高くなり困ります。本章ではこの解決を紹介します。さらに、第I部で述べた、海馬の回避も組み込めるのか?についてもご紹介します。
II-A.脳の定位放射線治療
脳の定位放射線治療法は、脳の腫瘍部分だけをピンポイントで照射する方法です。転移性脳腫瘍(脳転移)、脳動静脈奇形、原発性脳腫瘍などの治療で用いられています。
定位照射の治療装置にはガンマナイフ、Xナイフ、サイバーナイフ、トモセラピーなどがあります。
トモセラピーの利点
通常のX線を用いた定位放射線治療は、基本となるIMRT技術の中で使えるビーム門数に限界(一つの照射で1-130門程度)があります。一回であれば20Gy程度、10回分割であれば一回5Gy程度がしばしば使われる線量で、この中間も設定可能です。トモセラピーでは1万本門以上にまで細かく照射できるので精密で滑らかな線量の分布を得られます。トモセラピーでは複数ある腫瘍を一度に精密で滑らかな線量の分布をもって照射できます。

図5A

図5B
図5A、B
トモセラピーによる定位照射方法で、多発する脳転移巣を一度に全部照射する計画を立てた時の線量分布です(A)。トモセラピーではこの方のように腫瘍が7つであってもこのように同時に照射できます。この計画では7つの標的に50Gyを投与し、一方で眼球や水晶体や視神経、内耳など(黄/水/草/灰色等の線)には制限レベル以上に照射されないように設計します(B)。
定位全脳照射という言葉はまだありませんが、脳の全ての場所に対する線量をコントロールできればそういう呼び方になってもよいかもしれません。トモセラピーでは定位全脳照射が可能です。複数ある腫瘍を一度に精密で滑らかな線量の分布をもって照射します。
私たちは多くの場合はPCIの期間(10回/2週間)で照射を終了しています。入院は特に必要ではありません。
図6では腫瘍制御力の高い方法として10日間で局所へ50Gy+全脳へ30Gyを示しています。これは一回2Gyの線量に換算した場合、α/β=2, 3, 10で、腫瘍局所87.5, 80, 62,5 Gy相当および全脳37.5, 36, 32.5 Gy相当に換算されます。腫瘍局所への線量は、緩和を目指す線量よりも高い、局所制御を目指した線量です。

図6A

図6B
図6 トモセラピーによる定位全脳照射の線量分布図(A)と線量体積ヒストグラム(B)。定位照射50Gy照射と全脳照射30Gyを最初から組み合わせた定位/全脳の一体照射の計画です。別々に照射したときのように、2つの計画の間でのずれや重なりを心配する必要はありません。定位全脳照射での眼球などのリスク臓器への配慮は全脳照射や定位照射の時と同じです。
Q and A
Q:脳転移が多発なので治療的な全脳照射一回2Gyで合計40Gyをすすめられました。
A:40Gy程度の線量では多くの場合(よほど放射線感受性の高い腫瘍以外は)転移巣における局所制御的な効果が限られています。多発の場合は、あとで脳の他の所から腫瘍が発生しやすいので、定位全脳照射のような解決方法が望ましいでしょう。
Q:定位/全脳一体照射に個数の限界はありますか?
A:20個ぐらいまでの計画の経験がありますが不都合なく計画・実施できました。転移巣が多数ある場合は個数、場所、大きさによって困難に直面するかもしれません。
Q:脳転移が多発なので治療的な全脳照射一回2Gyで合計40Gyをすすめられました。
A:40Gy程度の線量では多くの場合(よほど放射線感受性の高い腫瘍以外は)転移巣における局所制御的な効果が限られています。多発の場合は、あとで脳の他の所から腫瘍が発生しやすいので、定位全脳照射のような解決方法が望ましいでしょう。
Q:定位/全脳一体照射に個数の限界はありますか?
A:20個ぐらいまでの計画の経験がありますが不都合なく計画・実施できました。転移巣が多数ある場合は個数、場所、大きさによって困難に直面するかもしれません。
II-C.海馬回避定位全脳照射
定位全脳の方法で照射したときに、海馬も回避できないか?と誰しも願うでしょう。それで、私たちは、この方法を始めました。引用できる文献がありません。
私たちが最もよく行う方法は、10日間で腫瘍局所へ50Gy、のこりの全脳へ30Gy、ただし海馬は10Gy以下というやり方です。生物学的な線量については定位照射の所で述べました。図7にどのような照射になるか示します。

図7A

図7B
図7 トモセラピーによる海馬回避定位全脳一体照射の線量分布図(A)と線量体積ヒストグラム(B)(ヒストグラムは体積cc表示)。10Gy以下の赤線が海馬、30Gyの青線が全脳、50Gyの下段の赤線が標的の線量。
終わりに
皆さま、いかがでしたか。海馬回避定位全脳照射は、やればできるのものなので、発明でもなんでもありません。放射線治療チームに必要な事は正確な海馬の抽出をする時間とパワーかもしれません。患者さんに必要なのは、どういう治療が自分にふさわしいか判断し実行することでしょう。
参照サイト:
1.脳転移の治療方針 (日本語) 岸 和史
https://www.hokuto7.or.jp/patient/depart/dep18.html
2.脳転移的治疗方案 (中文) 岸 和史
http://www.hokuto7.or.jp/chinese/c-treat/c-medical-2.php
岸 和史(きし かずし)
1983年和歌山県立医科大学医学部医学科卒業後、同大学助手(放射線医学講座)、講師、助教授、准教授を経て2013年医療法人北斗 北斗病院放射線治療科部長、2014年より副院長、現職。
この間1997年米国テキサス州立大学MDアンダーソン癌センター実験放射線腫瘍学教室にPostdoctoral Fellowとして留学
日本放射線腫瘍学会認定医、放射線治療専門医、医学博士
北斗コールセンター
0155-48-8000(月曜日から金曜日 午前9時から午後5時まで)
1983年和歌山県立医科大学医学部医学科卒業後、同大学助手(放射線医学講座)、講師、助教授、准教授を経て2013年医療法人北斗 北斗病院放射線治療科部長、2014年より副院長、現職。
この間1997年米国テキサス州立大学MDアンダーソン癌センター実験放射線腫瘍学教室にPostdoctoral Fellowとして留学
日本放射線腫瘍学会認定医、放射線治療専門医、医学博士
北斗コールセンター
0155-48-8000(月曜日から金曜日 午前9時から午後5時まで)

