『国民皆保険と共存できるか オプジーボの光と影①』
そこに付けこむ様々な科学的根拠のはっきりしない様々な治療やら民間療法などが跋扈し、高額な費用を支払って結局は悲しい結果に終わった話は枚挙に暇がない。
そこで我々も何とか科学的根拠に基づいた第4の治療法がないかと必死に求め続けているが、ここにきて、従来の採用機序とは全く異なる治療法が発見され、著効も認められている。
ところが大きな問題が起こった。それはこの薬の薬価が極め付きの高額であることだ。多くの人に適用されればされるほど保険財政は逼迫し、破綻する。
この問題はこの薬に象徴的に表れた問題で、医療すべてに亘って起こっている問題だ。財政審なども「コストパフォーマンス」などを持ち出し、医療費抑え込みに躍起になっている。
治ることが分かっていても薬を使わないとか治療をしないというような社会にするか、誰でも良質な医療が受けられる社会にするか。
このことは保育、教育、老後介護等すべてに関わる問題で、私たちは正にこのような対立軸で政治を選択しなければならないだろうし、その時期がきたのではなかろうか。
今回はこの画期的な治療法についての解説と、財政的な側面を「ロハスメディカル」2016年5月号から同誌のご許可を得て転載させていただいた。
なお、この記事は次号に連載されるので2回にわたって掲載します。
いつもながらのご厚意に感謝いたします。
もし承認の順番が違ったら、薬価はもっと安かった
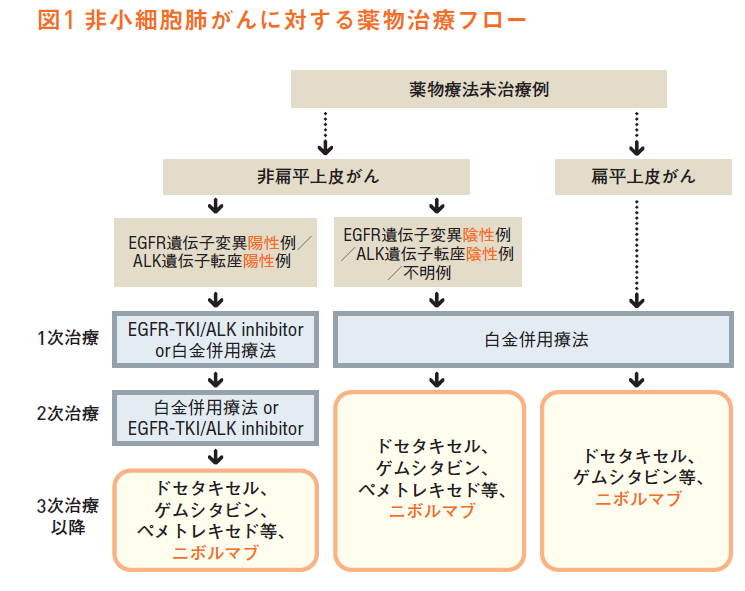
オプジーボは昨年12月、既に承認されていた「根治切除不能な悪性黒色腫」に続き、「切除不能な進行・再発の非小細胞肺癌」にも使用が承認されました。
肺がんの薬物治療のガイドラインは近く図1のように変更されるとのことで、白金併用療法(~プラチンという名前の抗がん剤を含む多剤併用療法)を行い、効果がなかったか、効果がなくなったという場合に使われることになります。
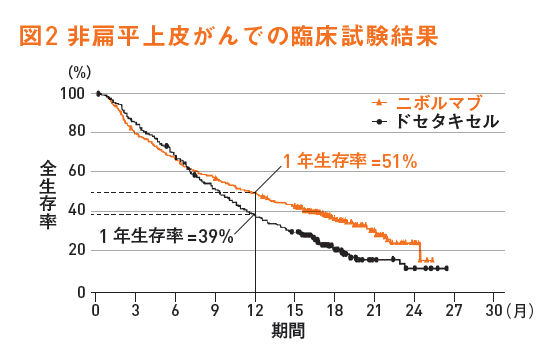
これまで白金併用療法後に使われていたドセタキセルと比較した臨床試験では、生存期間延長の効果が見られ(図2)、副作用の頻度も少なめで、しかも効いた場合には効果が長く持続するというデータも出ているため、多くの期待が集まっています。
免疫のブレーキ解除
この薬が今までの抗がん剤と全く異なるのは、がん細胞に対しては何もせず、免疫細胞の特定の部分にくっつくだけということです。くっつかれた細胞傷害性T細胞(いわゆるキラーT細胞)ががん細胞を攻撃するようになると考えられています(細かな仕組みは次号で説明します)。
免疫には、攻撃を止めるブレーキが付いていて、そのブレーキを外せば、がん細胞と闘ってくれるようになるという全く新しい発想で作られました。免疫細胞上にあるブレーキは「免疫チェックポイント」と総称され、そのブレーキの作動を妨害するのが「免疫チェックポイント阻害剤」ということになります。オプジーボが妨害するのとは別のブレーキに働くイピリムマブ(商品名・ヤーボイ)という薬も昨年7月、悪性黒色腫に対して承認されています。
オプジーボが肺がんに対して先ほど述べたような顕著な効果を見せたことから、一般的ながんであっても、工夫次第で患者自身の免疫細胞で闘うことは可能だということが医療界のコンセンサスとなりました。
ただし、生存率のグラフからも分かるように、誰にでも効くというわけではなく、1年以上の生存を得られているのは4~5割、2年以上だと2割程度になります。効いた場合にも免疫が1個残らずがん細胞を退治してくれて完全に治ってしまうことまで期待するのは、まだ無理があります。また、命に関わるような自己免疫疾患が突然起きることもあります。これらの副作用は、いつどこに出るのか現状では予測不能です。
それでも肺がんでは、2014年の時点で年間約7万3千人が亡くなっており、非小細胞肺がんはその8割強を占めますから約6万人です。その方々に希望の火を灯す素晴らしい薬であることは間違いありません。しかも作用機序から考えて、他のがんにも効果はあるだろうと考えられていて、既に腎細胞がんとホジキンリンパ腫については、適応拡大の申請が出されています。
また、オプジーボの成功を見て、世界中の製薬企業が他にも有用な免疫チェックポイント阻害剤があるのでないか、治療効果をもっと上げるような方法もあるのでないかと探索しており、近い将来、がん薬物療法の主流は患者の免疫をコントロールして闘わせるものになっていくと考えられます。
このようにオプジーボは、がん治療に新たな地平を切り開きました。その一方、画期的であるがゆえに、今後様々な問題を巻き起こすであろうとも考えられており、既に混乱は起き始めています。
余りに高額でないか
誰もが気づく最初の問題は、その費用の高さです。
薬価は、100mgで約73万円、20mgの小瓶は約15万円です。そして、最初に悪性黒色腫のセカンドラインで承認された用法用量は体重1kgあたり2mgを3週に1回だったのが、肺がんでの承認を機に体重1kgあたり3mgを2週間に1回投与と、期間あたりの投与量が2・25倍になる使い方も認められました。肺がんと悪性黒色腫のファーストライン場合は、量が多い方の使い方になります。仮に体重60kgの人だと1回180mgということになり約133万円。投与できなくなるまでは続けるという想定なので、1年間続けると52週26回投与で3500万円弱になります。健康保険の高額療養費制度があるため、自己負担は最高(高額所得者)でも約200万円、よって年3300万円以上は保険者(健保組合など)の負担となります。
そして、困ったことに現時点では効くであろう人と効かないであろう人を事前に見分ける方法が見つかっていません。しかも効いているのか効いていないのかも何カ月か様子を見ないと分かりません。さらに、もし効いていた場合に、やめるとどうなるのかもよく分かりません。
このため、何の制限も加えなければ、先ほど説明した年6万人の全員が投与対象となる可能性があり、その人たちの平均投与期間が半年あったとすれば、その健康保険の負担分だけで約1兆円と国民皆保険制度を揺るがす金額になります。
もちろん万策尽きた患者全員に投与するわけはありませんし、使用量を抑制するような様々な関門も設けられてはいるのですが、その関門が必ずしも医学的な妥当性だけから設けられているとは言えないため、医療不信を増幅しそうなのです。詳しくは次回説明します。
薬価ルールの不備
さて、この驚くべき薬価は、ルール通りにしたら、こうなったという値段です。そして、ルールの内容を知ったら、皆さんは再び驚くはずです。
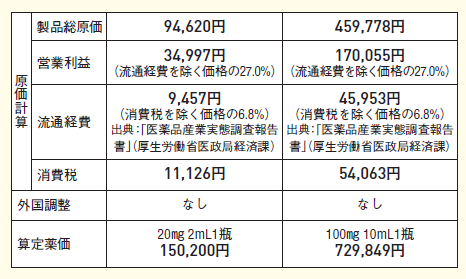
オプジーボのように全く新しい薬に値段を付ける時は、原価計算方式で算定します(コラム上参照)。
物の1個あたり原価は、売れる数に関係なく必要な費用(固定費)と、売れる数によって変動する費用(変動費)の合計額を数量で頭割りすると計算できるというのは、商売をしたことのある方なら常識だと思います。薬価の原価計算も、似たような方法で行われます。
注意が必要なのは、医薬品の場合、開発成功までの研究開発や製造ラインの設備投資などにかかる固定費が巨額で、変動費は相対的に小さいことです。つまり、販売数量が大きくなると、加速度的に1個あたり原価は下がっていきます。
オプジーボの場合、薬価収載された時点では、多く見積もって国内罹患者年数千人の悪性黒色腫で、ピーク時で年470人に投与されるという想定で算定されていました。その薬価が、ケタ違いに対象患者数の多い非小細胞肺がんに、しかも用量を増やして、そのまま認められてしまいました。適応拡大を得るために若干の臨床研究費上積みは必要だったにせよ、あまりに理不尽な話です。
ピンと来ない方のために別の言い方で説明すると、先に非小細胞肺がんで承認されていたら、投与対象者数や用量から考えて、10分の1以下の薬価だった可能性もあるのに、悪性黒色腫が先だっただけで今回の薬価になってしまったということです。
適応拡大したら薬価を算定し直すというルールがないため、このように承認の順番が違うだけで同じ物の値段が全く違ってしまうという現象が起きます。用量を増やした方に関しては、用量変更があった場合は1日あたり薬価が同じになるよう調整し直すというルールは今でもあるので、2・25で割るということも不可能でなかったはずですが、4月の薬価改定では調整されませんでした。
オプジーボの薬価は、ルールや運用の不備によって高くなり過ぎているということ、お分かりいただけたと思います。であれば、社会的に妥当な金額まで下げて当然ではないでしょうか。これから次々と登場すると考えられる免疫チェックポイント阻害剤は、オプジーボの薬価を基準に値付けされる可能性が高く、急がないといけません。
そもそも、健康保険の支払い原資が、税金・国債で賄った公金と国民が出し合った保険料だということを考えると、業界だけでルールや運用が決められてきたこと、それを許してきたことを、私たち社会の側も反省する必要がありそうです。そして今回の問題を良いきっかけとして、ルールの決め方そのものの見直しも求めるべきなのだろうと考えます。
薬価とルールの見直しは、一義的には支払側の保険者なり、制度設計を行った厚生労働省なりが、発議するべきです。ただ、もし彼らにその意思や能力がないのだとすれば、オプジーボの問題で真っ先に悲願を受けるのは、次回に説明するように高過ぎる薬価によって選択肢を狭められる患者、対患者・対社会で悪者にされる医療従事者です。その人たちが代わりに声を挙げてもよいのかもしれません。手をこまねいているうちに、ツケを回される若年健康層の怒りが爆発するような事態は避けたいところです。
オプジーボの薬価の決まり方
「営業利益」と「流通経費」は、「製品総原価」に一定の係数を掛けて算出されます。オプジーボは画期的な薬として認められ、「営業利益」算出の際の係数が過去最高でした。
つまり、薬価は「製品総原価」に比例します。その「製品総原価」は、設備償却費を含む「製造経費」、研究開発費を含む「一般管理販売費」のような販売数量次第で単価が大きく変動するものに、「原料費」「容器包装材料費」「労務費」などを加えて算出されます。
薬価引き下げに現在使われている制度
市場に任せるだけだと薬価が充分に下がらないのを調整する仕組みとして、改定の際に、メーカーが事前に予想した年間販売額の2倍以上売れ、しかもその金額が150億円を超えると、薬価が最大で25%引き下げられる「市場拡大再算定」という制度があります。
加えて、この4月からは、事前予想の1.5倍以上であっても1000~1500億円売れたものについては最大で25%引き下げ、1.3倍以上であっても1500億円を超えたものについては最大で50%引き下げるという「特例拡大再算定」制度が導入されました。
この降って湧いた「特例制度」に製薬業界は猛反発しており、たしかに数字の根拠も不透明な突然の制度変更で収益の見通しが狂うことは気の毒です。
ただ、特に原価積み上げ方式の薬で予想以上に売れた場合、当初の薬価は間違いなく高過ぎなので、もっと透明性高く予測可能な薬価再算定の仕組みを設けて、適正な価格に収斂させていくことは必要です。
また、オプジーボの場合、この「特例」を使ったとしても引き引き下げ幅が充分でないことは本文でも説明した通りで、薬価再算定が急がれます。