『尿漏れ手術「人工尿道括約筋植込術」』
増田 均
1.前立腺とはなんでしょうか
前立腺とは、男性だけが持つ臓器で、精液の一部である前立腺液を作り、性行為時に収縮し、前立腺液を尿道に排出する臓器です。 前立腺液は、精子の運動を助けるのが役目ですので、前立腺とは本来は、種の温存のための臓器といえます。 寿命が短かった時代は、この役目が主でしたが、寿命が戦後急激に伸びたため、前立腺癌や前立腺肥大症として話題に昇るようになりました。 人間の前立腺は、膀胱の下に、尿道を取り巻く形で存在することから、加齢で前立腺が大きくなると(肥大症)、尿道を圧迫して下部尿路症状を引き起こします。 これは人間や犬独自の構造であり、ねずみやうさぎでは、前立腺が尿道の後ろにくっついているだけの腺臓器で、まさに種の温存のためだけにあります。
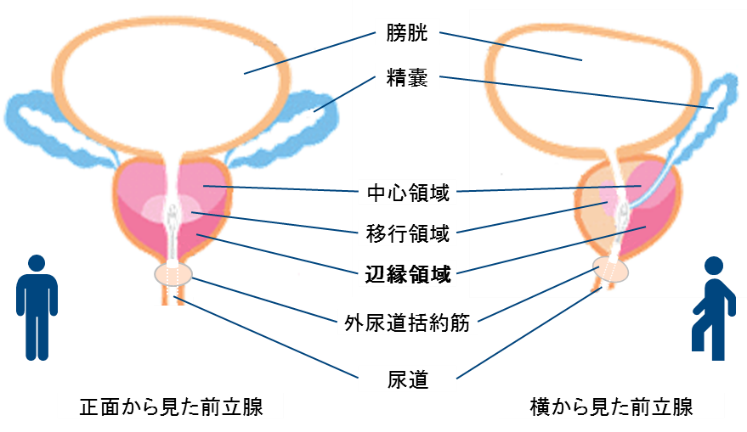
前立腺は、中心領域・移行領域(内腺部)と、辺縁領域(外腺部)から構成されており、 良性疾患である前立腺肥大症は、移行領域で発症し、前立腺がんは、主に辺縁領域から発症します。
辺縁領域は、身体の正面から見ると、膀胱よりも遠く(下)に位置し、外尿道括約筋―前立腺のペニス側(下)に接しており、 尿道を取り巻く形で位置し、尿を膀胱に溜める際に、尿道を締めつける筋肉-に接しています。
2.前立腺癌の手術:前立腺全摘除術
前立腺癌の確立された危険因子は、加齢、人種、遺伝です。 それに環境因子として食事が加わります。明らかな高齢者癌ですが、PSA測定が広まり、40代で見つかる人もいます。 米国の黒人に極めて多く、人種に食生活の欧米化、肥満が拍車をかけています。 罹患数は90,000件と年々増加しており、その内20,000件で外科的治療を実施しており、ロボット手術の普及に伴い、増加基調です。 外科的治療で行われる前立腺全摘術とは、膀胱と尿道の間に存在する前立腺と精嚢を取り除き、膀胱と尿道を繋ぎ合わせる手術です。 いわば、男性型の尿路を、女性型の尿路に変更する手術ともいえます。
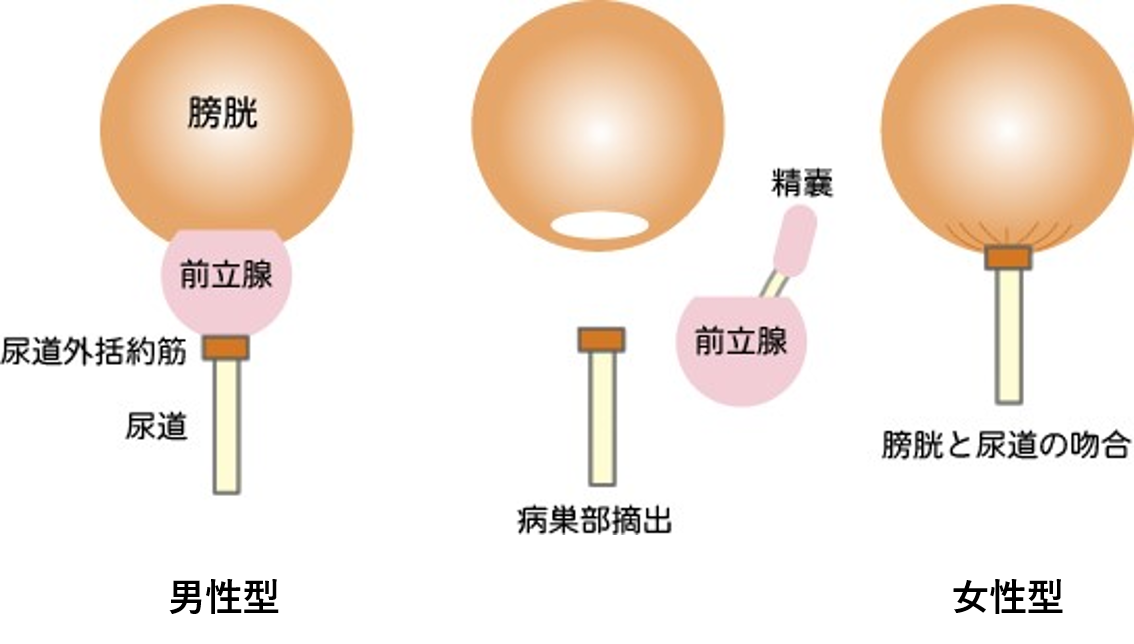
1での図をみてもらうとわかりますが、前立腺がんが発生する部位(辺縁領域)は、膀胱から遠く、尿道を締めて膀胱に尿を溜めることができる外尿道括約筋の近くなのです。 つまり、がんを根治させるには、尿を溜める機能である外尿道括約筋を多少は傷つけてしまう可能性があり、根治性と、機能温存のせめぎ合いといえます。 尿を溜める機能を温存させる(外尿道括約筋を守る)ために、実際の手術では、尿道を長く残すことが必要で、15倍程度の拡大視野で、出血が少ないロボット手術が今では、有利といえます。
3.前立腺全摘後の尿失禁
前立腺全摘後は、多くの患者さんが、大なり小なり尿漏れを起こします。 女性は、もともと前立腺がないので、外尿道括約筋と骨盤底筋群で、うまく尿禁制を保っています。 男性は、前立腺自体が尿禁制におおきく貢献していたため、これが瞬間的になくなってしまい、外尿道括約筋と骨盤底筋群でうまく尿を保てといわれても、女性のようにうまくいきません。 一定期間の訓練と機能の回復に時間がかかります。 術前からの骨盤底筋群体操は、この回復時間を早めます。 参考までに、ミニマム創内視鏡下前立腺全摘術後の尿漏れ改善度合いを見ると、術後6ヶ月間で急速に回復し、6ヶ月を境に、以降の回復は緩やかになり、2年まで回復傾向はありますが、それ以降はありません。
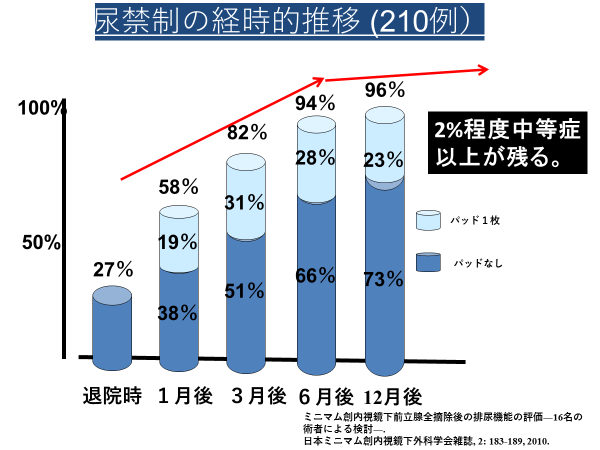
大半の患者さんは、1~3ヶ月程度で、尿失禁の回復を自覚し、6ヶ月までには、今後なんとかなるだろうと安心します。 この6ヶ月が、キーポイントの時期です。 6ヶ月の段階で、尿取りパッド1日4枚以上となる重症患者は、その後尿禁制に至る可能性はありません。 また、重症患者で、骨盤底筋体操を頑張ればよくなるということもありません。 体操は基本的に、自然によくなる患者さんが、より早くよくなるというものです。 従って、よくならないことで、自分の体操の仕方が悪いとか自分を責める必要はありません。 保険適応になっている薬剤は、スピロペントのみですが、有効性は低いと思います。 この時期には、抗コリン剤(バップフォー、ベシケアなど)、β3作動薬(ベタニス)、漢方薬(牛車腎気丸など)、三環系抗うつ薬(トフラニール、トリプタノール:副作用である排尿困難を逆手にとった治療です)など、担当医も考えて処方しているころでしょう。 その他、干渉低周波などを薦められていることもあろうかと思います。 軽度の尿失禁では、有効な場合もありますが、重症例にはほぼ無効と言えます。
一般的には、全摘術の1~3%で尿取りパッド1日4枚以上となる重症患者が発生し、中等度を合わせると、6%程度で、尿漏れに悩む患者が発生しています。 つまり、現在20,000件の前立腺全摘患者数から試算すると、およそ1,000名の尿漏れに悩む患者が毎年発生しています。
4.前立腺全摘後の尿漏れ対策
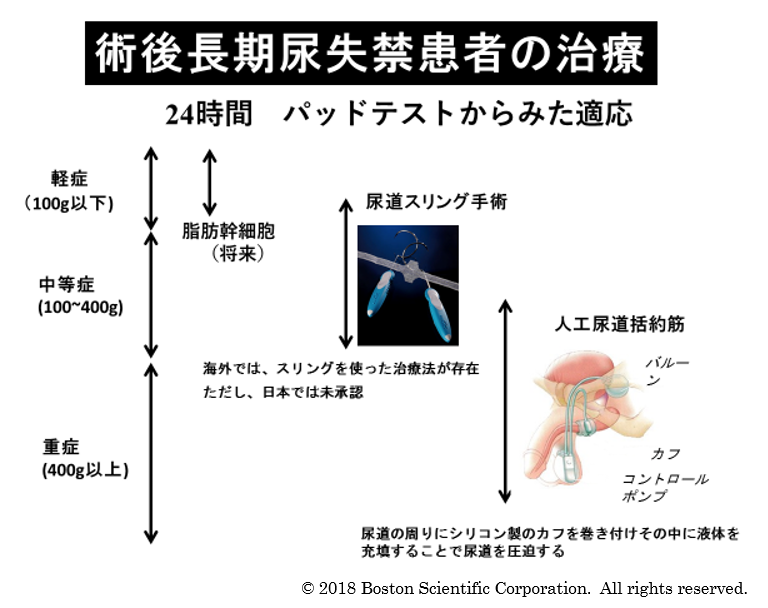
学問的には、尿失禁の重症度は、24時間パッドテストで判定します。 受けられたかたもいるかもしれません。 枚数による評価は、かなり主観的で、パッドの大きさによる相違や、まめに交換する患者さんもいるので、実際の量を歩行や階段の上り下り後に、測定する方法です。 客観的なのですが、面倒なのでついつい、枚数による評価が一般的になっています。 軽度といわれる100cc以下の場合は、現在、研究がすすんでいる再生医療(脂肪幹細胞)が今後期待されています。 一方で、200cc以上の中程度・重度という尿漏れが発生している場合は、「尿漏れ手術/人工尿道括約筋」の適用が一般的です。 その中間に、メッシュによって尿道を吊り上げるスリング手術がありますが、男性用のキットは日本では未承認で、使用できません。 人工尿道括約筋は、最終かつ最も確実な手段ですが、最大の問題は、その普及率の低さです。 米国では、年間5000件程度(前立腺全摘は70,000件)同手術が施行されていますが、日本では160件程度です。 日本では、米国より尿失禁は少ないといわれていますが、手術件数(20,000件)からみても、対象患者は、もっと多いはずです。 充分な情報が、患者さんどころか医療関係者の間にも伝わっていません。
5.尿漏れ手術/人工尿道括約筋とは
男性の中程度~重度の腹圧性尿失禁のゴールドスタンダードであり、2012年4月より保険適用されており、高額療養費制度も適用されると、患者負担は10万円前後です。 シリコン製のコントロールポンプ、カフ、圧力調整バルーンから構成され、これがチューブで接続されています。
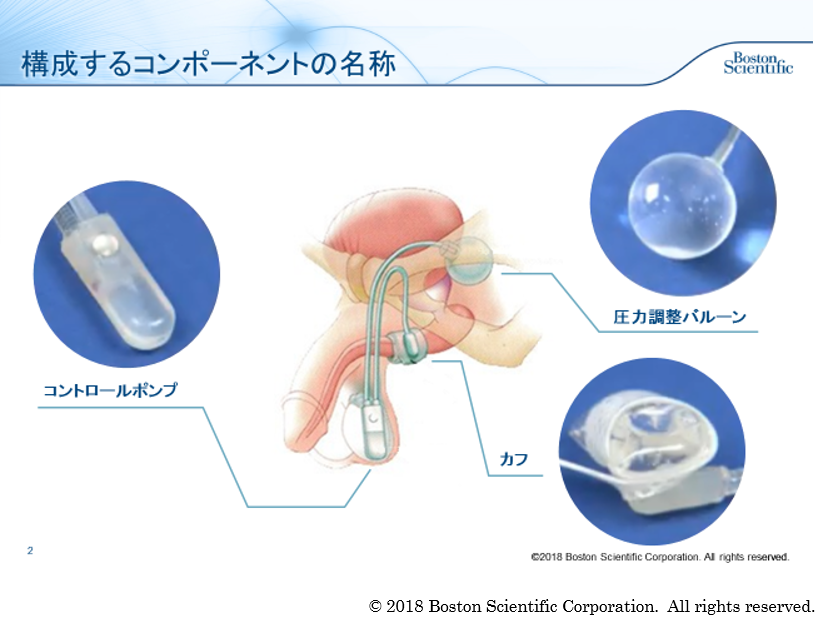
体内に完全にうめこみますので、外からは分からりません。 コントロールポンプは、精巣(睾丸)の上あたりにきます。 手術前に、埋め込むセット一式をみて、触って頂いて、システムを理解して頂きます。
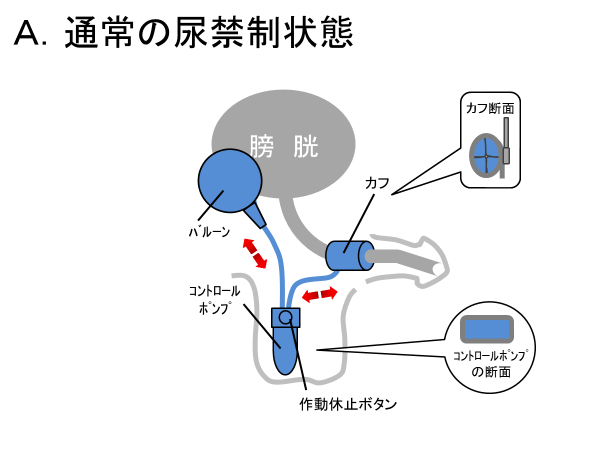
普段は、カフ内に充填された生理食塩水により、カフが膨らんで、尿道が圧迫されております。 その結果、膀胱に尿がたまり、尿意を感じることができます。 この尿道を閉鎖する圧は、70mmHg程度と拡張期血圧よりやや低めに設定されております。 あまり、この圧が高いと尿道への血流が減ってしまい、尿道が萎縮してしまうからです。 大きな咳やくしゃみの時は、100mmHg以上に圧が上昇するので、瞬間的に尿が漏れることがあります。 患者さんには、完全に尿漏れをとめるのではなく、パッド1枚(小さい)にする手術と説明しています。
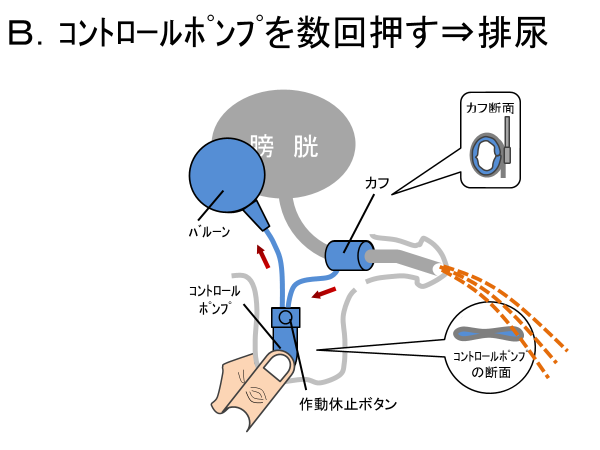
尿意を感じたら、コントロールポンプを3回程度摘むと、カフ内の充填された生理食塩水が、赤矢印の方向に流れ、バルーン内に移動します。 その結果、カフが開くので、腹圧で膀胱内の尿を出すことができます。 コントロールポンプの上に作動休止ボタンがあり、これを間違ってスイッチと思う患者さんもおおいので、手術前に実物をよくみてもらいます。 また、ポンプがすべるので、慣れるまでは、両手を使い、便座のほうで、排尿するのがよいです。 慣れてくると、立って片手でポンプを操作して、排尿できます。あせらないで下さい。
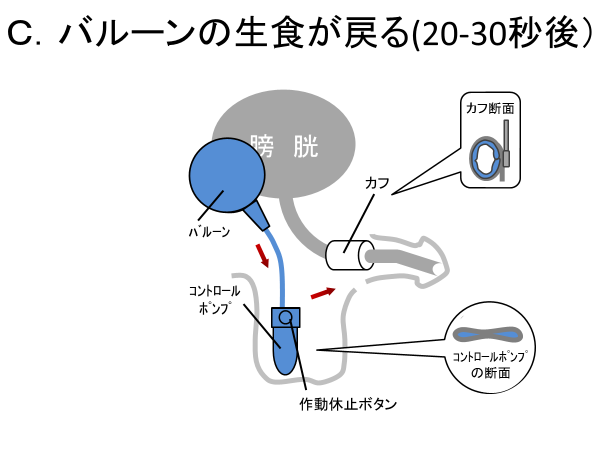
バルーン内の生理食塩水が、自然にチューブ、コントロールポンプを介してカフに戻ってきます。 コントロールポンプが膨らんできます。
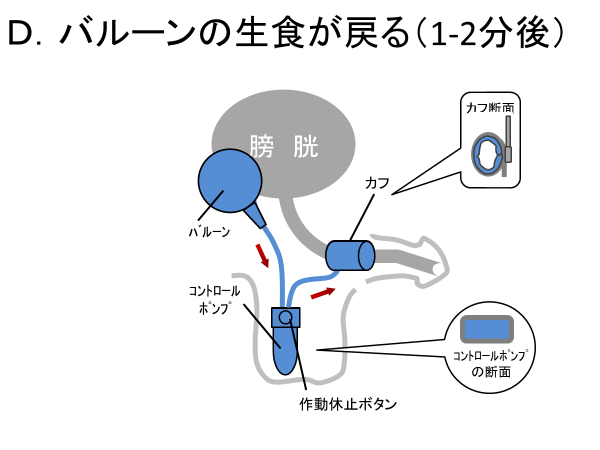
カフに生理食塩水が、完全に戻るのに3分ほどかかりますので、その間に排尿を終えて頂くこととになります。
人工尿道括約筋の患者満足度は、海外の調査では、患者満足度は90%であり、仮に再度漏れた場合の再手術希望は92%、同じ悩みの方に勧める方は96%と高いものです。

6.患者さんの適応
- 前立腺全摘術後半年以上経っており、尿取りパッド3~4枚/日以上(いわゆる、中程度~重度の尿漏れ)
- 患者のQOLを著しく妨げる/心の病に陥っている場合は、パッド枚数が2枚/日以下でも積極的に手術を推奨
- 放射線療法の既往は禁忌にはならない。
7.患者さんへの説明
①尿漏れがゼロにはならない事。
②排尿の度にポンプ操作が必要な事。
もともと、パッドが2枚程度の患者さんでは、自然排尿ではなくなるうえに、軽度の尿漏れが残存する場合もあるので、高い満足が得られない場合もあるので、よく説明を聞いて下さい。
重症の患者さんほど、満足度は大きいものになります。
③故障・感染などにより抜去リスクがある事、抜去リスクは、術後5年で、20~25%で発生。
故障の場合は、故障した人工尿道括約筋を抜去しながら、同時に新しいものに入れ替えることができます。
感染した場合は、除去して、感染がおさまってから(3~5ヶ月後)いれかえることになります。
8.最後に
人工尿道括約筋は、泌尿器科医といえども十分な知識を有しておらず、ナースを含めて医療従事者や、患者に情報が届いていない状況であることから、啓発活動が重要と考えています。
尿が漏れたままの生活は、虚しいものです。本手術で、尿漏れを改善して、人生を楽しんでもらいたいと思います。
また、人工括約筋を施行するまでではないが、尿漏れで困っている患者さんも多数おられます。再生医療とスリング手術の研究、導入も進めているところです。患者さんの声を力にして、すすめていきたいと思います。
1989年東京医科歯科大学医学部卒業後、東京医科歯科大学医学部附属病院医員(研修医)、東京医科歯科大学泌尿器科 (助手)、同講師等を経て2007年がん研有明病院泌尿器科・前立腺センター (医長)。
東京医科歯科大学泌尿器科(准教授) がん研有明病院泌尿器科・前立腺センター (副部長)を経て2017年国立がん研究センター東病院 泌尿器・後腹膜腫瘍科 (科長)、現職。
2013年より東京医科歯科大学臨床教授
この間米国ピッツバーグ大学においてリサーチフェローとして研究
指導医:日本泌尿器科学会指導医
専門医等:泌尿器内視鏡学会認定 泌尿器ロボット支援手術プロクター(手術指導医)、日本内視鏡外科学会技術認定医、泌尿器内視鏡学会腹腔鏡技術認定医、癌治療認定医
腹腔鏡下小切開手術(ミニマム創内視鏡下手術)練達医
腹腔鏡下小切開手術(ミニマム創内視鏡下手術)施設基準医
日本泌尿器科学会専門医、日本ロボット外科学会認定 ロボット専門医
学会等:泌尿器科学会NCD委員、日本泌尿器科学会評議員、日本ミニマム創泌尿器内視鏡外科学会 (理事)
泌尿器抗加齢医学研究会 (理事)、日本排尿機能学会 (前理事,現監事)、外科系学会社会保険委員会連合 (外保連、日本排尿機能学会)、日本泌尿器科学会 編集委員会 編集幹事 (2013年4月27日―2015年6月)
日本泌尿器科学会教育ワークショップ班員 (2010年、2014年)、小切開・鏡視外科学会 (評議員)