『眼球摘出が必要となる眼窩内浸潤のある進行上顎洞癌に対する新たな治療の取り組みについて』
同 耳鼻咽喉科・頭頸部外科 山田弘之
全摘を亜全摘に、亜全摘はできるだけ軽微にという不破先生の患者を思う熱く崇高なご研究の一つの到達点である。 いわゆる超選択的動注療法といわれるもので標準治療ではないが、当会でも多くの方々が重篤な舌がんを切除することなく治療、回復し、本当に感謝されている。
ただその手技は簡単ではなく、今後は不破先生を中心とし技術移転を進めていただき、この治療を受けられる医療施設が増加するように切望します。
上顎洞とは鼻腔の外側にある副鼻腔であり、いわゆる蓄膿のたまる空洞です。 上顎洞にも癌が発生しますが、初期段階で見つかることは少なく、診断がつく段階では進行癌の状態になっていることが多いのが特徴です。 上顎洞癌の治療で最も難渋するのが眼窩内に癌が浸潤する場合であり、眼窩内の脂肪組織のみに浸潤する症例では眼球内容摘出術(眼摘)は不要ですが、 その内部にある目を動かす筋肉、眼球結膜などに浸潤している場合には眼摘が推奨されており、その場合は機能面、審美面で患者さんに大きな負担を強いることになります。 眼摘が必要になる場合で眼摘を拒否した場合は、眼球を残し可及的に手術で腫瘍を切除後に化学療法と放射線治療による併用治療が良く行われますが、腫瘍が残存あるいは再発した場合にはやはり眼摘が必要になります。
通常、化学療法(抗がん剤)は静脈から投与されることが一般的ですが、上顎洞癌では腫瘍のサイズが大きく、静脈投与では効果が乏しいことが多いこと、 また癌を栄養する動脈が顎動脈1本であることが多く、以前からこの顎動脈に抗がん剤を直接流すことがされてきましたが、眼窩内に浸潤した場合には顎動脈から抗がん剤を流しても眼窩内に流れないことが多く、 大きな治療上の制約になっていました。これから動注という言葉で出てきますが、動脈からの抗がん剤治療と理解してください。
眼窩内腫瘍の再発は生命予後を大きく左右するため、眼窩内を栄養する眼動脈への動注併用放射線療法も報告されています。 その場合、眼球は残りますが、残念ながら短期間で失明すると報告されています。 眼動脈は脳を栄養する内頚動脈が脳に入る前に内頚動脈から出る最初の分枝ですが、この細い動脈にカテーテルを入れることは手技も難しく、また部位的に脳へ血栓を飛ばす危険性もあり一般的には行われません。
今回、お示しする治療は眼動脈へ直接抗がん剤を流すのではなく、内頸動脈の根本からの動注療法を加えた動注併用化学放射線治療です。 脳を栄養する動脈に直接抗がん剤を流す治療であること、また血栓を脳に飛ばす危険性もあり、まだ一般的な治療法ではないことを最初にお断りしておきます。
この治療を施行した理由は最初に施行した患者さんの健側眼が弱視であり、患側眼の視力低下を最小限にすることが求められたためで、ある意味では苦渋の選択でこの治療を行いました。 眼窩内の腫瘍を制御するためには眼球や視神経に最低70Gy(グレイ)の高線量の照射が必要ですが、この線量を投与すると数年以内に失明に至ります。 そのため眼球や視神経を守るために60Gy以下の線量にする必要があります。 その線量不足分を内頚動脈への動注で補う戦略です。 現在までに同様な治療を3名に施行しました。 経過観察はまだ十分とは言えませんが、幸いなことに3例とも眼窩内腫瘍は制御され視力も治療前と変わりません。 その治療法の実際、治療経過、今後の課題について述べたいと思います。
治療方法
図1に示すように静脈からの全身化学療法、癌に放射線を集中することが出来る強度変調放射線治療(IMRT)を組み合わせ、最後にIMRTと動注療法による交替療法を基本としました。 全身化学療法は3種類の抗がん剤を用いるTPF (タキソテール、シスプラチン、5FU)、動注薬剤はシスプラチンとその中和剤であるチオ硫酸ナトリウムを併用し週1回の間隔で投与しました。 この中和剤は動注と同時に静脈から投与し、動注の薬剤が全身に回る前に中和させます。 このおかげで動注による副作用はかなり軽減でき、高齢者にも適用可能となります。 全身化学療法の目的は遠隔転移の予防と、1回のTPFは放射線線量に換算しますと10~15Gyに相当すると言われていますので、2回行うことにより放射線の総線量を減らすことができ、放射線による障害の軽減に結び付きます。 動注はこめかみにある浅側頭動脈に挿入したECAS(External Carotid Arterial Sheath:外頚動脈への鞘という意味です) と呼ばれる径2mm弱のカテーテルとECAS頭部から挿入する径1mm弱のマイクロカテーテルを使用しました。 動注期間中、約1ケ月ですが、ECASは留置したままです。
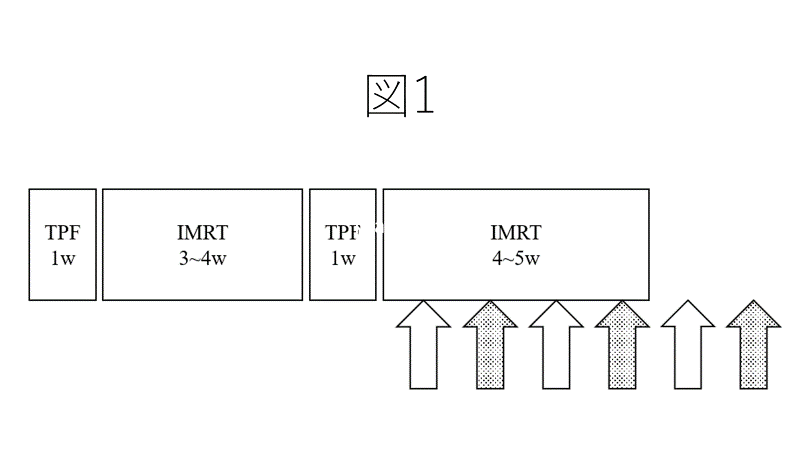
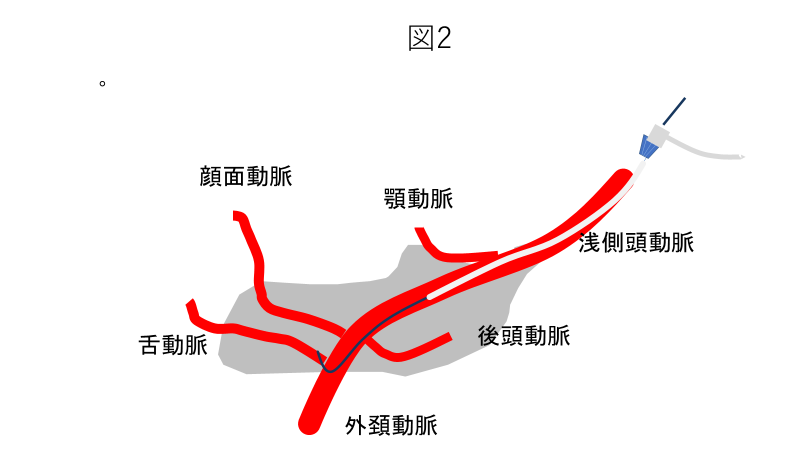
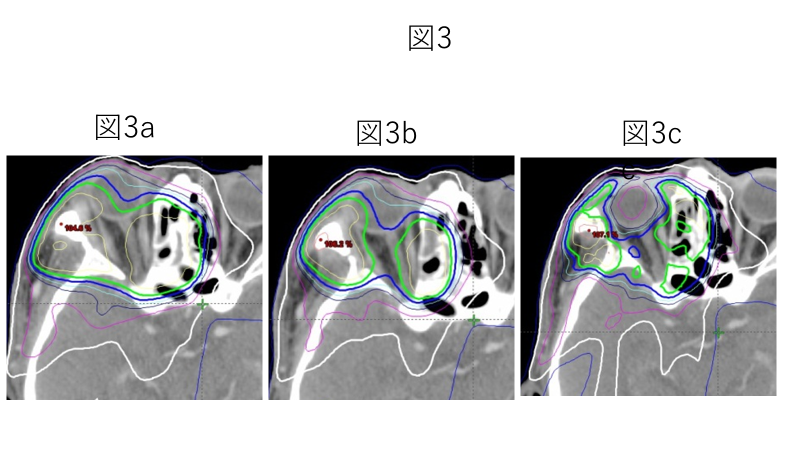
図2はその模式図を示しますが、ECAS先端部は顎動脈と顔面動脈の間に留置させるためECAS本体から薬剤投与すれば、ほぼ全量が上顎洞癌の大部分を栄養する顎動脈に流れることになります。 その他の動脈(顔面動脈、内頸動脈など)に投与する場合はX線透視下にECAS頭部からマイクロカテーテルを各々の動脈に選択的に挿入し、抗がん剤を投与します。 放射線治療(IMRT)は途中で1~2回の照射野変更を行い、図3に示す様に視力に関係する部位への線量は出来るだけ軽減しました。
先に述べた様に内頚動脈に抗がん剤を投与する治療は一般的な治療ではありませんが、脳は血液脳関門と呼ばれる脳に都合の悪い物質をブロックする機構があり、今回使用したシスプラチンは血液脳関門でブロックされます。
伊勢赤十字病院倫理委員会の承諾を得て、また治療に伴う有害事象については患者さんに十分に説明し、同意を得た上で治療を行いました。
治療症例
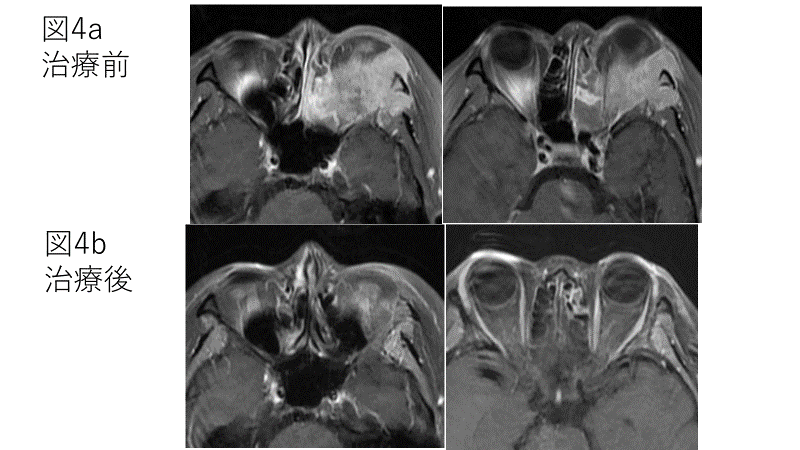
最初に治療した症例を説明します。 2017年1月頃から左側頬部痛、同年3月頃から左側眼球突出を自覚し、4月の画像検査では眼窩内脂肪織のみならず眼球を動かす筋肉への浸潤を認めました。 当院に受診するまでに複数の病院を受診し、眼摘を伴う上顎拡大全摘術、RADPLAT(鼠径部にある大腿動脈からの動注療法と放射線治療)、全身化学療法と陽子線治療が提示されました。 RADPLATも動注治療ですが、通常内頸動脈には抗がん剤の投与は行いません。 上記に示された治療法では患側眼の視力温存は困難と説明され、2017年5月から当院で治療開始しました。 図1に示す治療を行い、動注は計7回施行しました。 図4に治療前後のMRI画像を示します。 2019年1月と7月に上顎洞内に局所再発を認め、部分切除を施行しましたが、眼窩内には2020年5月時点で再発なく、患側視力の低下はありません(治療前の健康時視力:0.7、治療25ケ月後視力:1.0)。
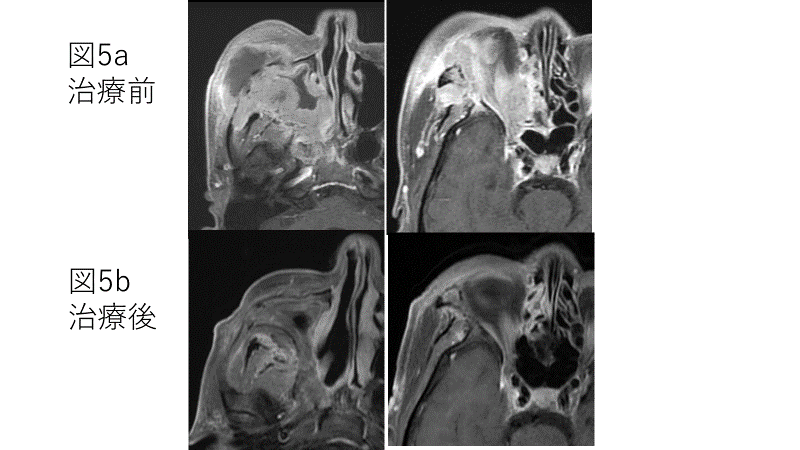
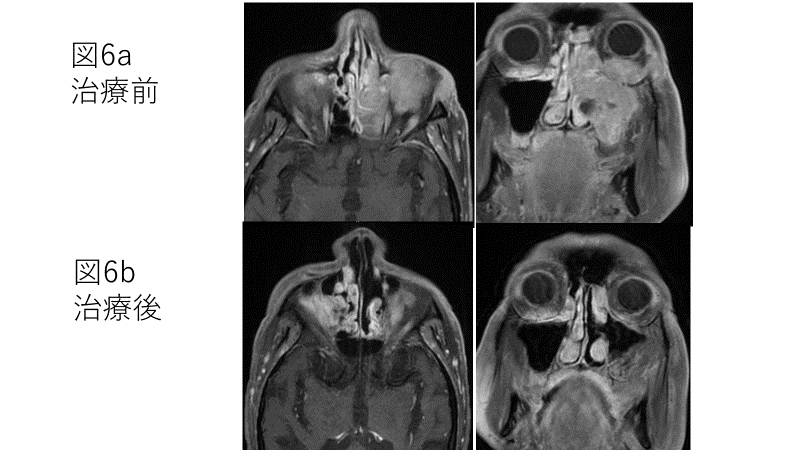
他の2例についても同様な治療を行い、それぞれ治療後2年6ケ月(図5)、2年経過していますが(図6)、再発なく、視力低下も認めていません。
本治療の意義と課題
頭頸部癌の頭蓋底進展例に対し、内頸動脈への動注併用放射線療法が1篇報告されています。 私たちの方法と異なり、鼠径部にある大腿動脈からカテーテルを挿入する方法で、やはりシスプラチンを使用しています。 内頸動脈への動注を施行していない例との比較では、内頸動脈が栄養動脈として関与している眼窩、篩骨洞、頭蓋底浸潤部位の局所制御率だけでなく、生存率も有意に改善したと報告しています。 内頸動脈への動注に伴う急性障害は報告されていませんが、その後の晩期障害の記載は残念ながらありません。 その他に内頸動脈へのシスプラチン動注例として高悪性度脳腫瘍への報告例があります。 脳にはシスプラチンは入らないと述べましたが、脳腫瘍では血液脳関門は壊されるため、シスプラチンは脳へ移行します。 視力低下を含めた重篤な有害事象は報告されていませんが、高悪性度脳腫瘍の長期生存例は少なく、長期に渡る晩期障害の解明については今後の大きな課題です。
今回の内頸動脈への1回のシスプラチンの投与量は15~30mg、総量は80~115mg であり、上記の報告との比較ではかなり少ない量でした。 まだ最長経過観察期間は3年ですが、3例とも視力の低下はありません。 今後の長期に渡る経過観察が必要ですが、内頸動脈から1~2週に1回のCDDP量20㎎、総量80~100㎎は視力温存の点で一つの参考値になると考えています。
今回の動注手法が可能になった背景にはECASの開発があります。 浅側頭動脈からの従来の動注法では選択可能な動脈は1本であり、複数の動脈への薬剤投与はできませんでしたが、ECASにより一般的な鼠径部の大腿動脈からの方法と同様に複数動脈への薬剤投与が可能となりました。 ECASの挿入には浅側頭動脈を露出する必要があり、その手技は簡単ではないかもしれませんが、大腿動脈からの方法で起こりうる脳梗塞、肺梗塞などの有害事象は非常にまれであること、 頻回の動注、また動脈硬化の強い高齢者にも適応できる利点があります。
まだ経過観察期間が短く、本治療の評価は時期尚早ですが、眼摘が必要となる眼窩内進展例に新たな提案ができたと考えています。 本報告は最近刊行された頭頚部癌学会誌に掲載されており、この方法が広がることを期待したいと思います。 最後にIMRT施行、また動注施行に貢献した伊勢赤十字病院放射線技師諸氏に深謝します。
図説明
図1 治療方法
TPF:タキソテール, シスプラチン, 5FU 、IMRT: 強度変調放射線治療
⇧: 浅側頭動脈からの動注療法は1週間に1回施行。顎動脈、顔面動脈への動注は毎週施行し、 内頸動脈への動注は2週に1回を基本とした(破線の矢印)。
図2 ECASとマイクロカテーテル
ECASは浅側頭動脈から挿入し、顎動脈と顔面動脈の間に留置されている。マイクロカテーテルはECAS頭部から挿入する。
図3 IMRT(強度変調放射線治療)の線量分布図
図3a:治療開始時の線量分布図。
図3b:腫瘍の縮小に伴い、照射野の縮小を図り、視神経への線量を減らしている。
図3c:さらに照射野を縮小し、眼球への線量の軽減を行っている。
図4 症例1(50代女性) 治療前後のMRI画像
図4a: 治療前MRI画像。左側眼窩内に腫瘍が浸潤している。
図4b: 治療後MRI画像。腫瘍はほぼ消失している。
図5 症例2(60代男性) 治療前後のMRI画像
図5a: 治療前MRI像。腫瘍は右側眼窩内、頬部皮下に浸潤しており、手術不能と診断された。
図5b: 治療後MRI像。腫瘍はほぼ消失している。
図6 症例3(80代男性) 治療前後のMRI画像。
高齢のためTPFは施行されていない。
図6a: 治療前造影MRI像。腫瘍は左側眼窩内に浸潤し、手術困難と診断された。
図6b: 治療後MRI画像。腫瘍はほぼ消失している。
1953年名古屋市生まれ。三重大学医学部卒業
浜松医科大学放射線科、愛知県がんセンター副院長(放射線治療部長兼任)、 南東北がん陽子線治療センター長、兵庫県立粒子線医療センター院長を経て現職 趣味;映画、音楽鑑賞

